Marcus Huibers, Fritz Renner
Samenvatting
Schematherapie is een effectieve behandeling voor persoonlijkheidsstoornissen, maar of het ook werkt bij andere psychische stoornissen moet nog worden aangetoond. In dit overzichtsartikel beschrijven we de belangrijkste bevindingen van een onderzoeksproject waarin de toepassing van schematherapie bij chronische depressie is onderzocht. Eerst beschrijven we de theoretische achtergrond en het behandelprotocol van schematherapie voor deze doelgroep. Vervolgens rapporteren we de bevindingen over de effectiviteit en de mogelijke werkingsmechanismen. Schematherapie lijkt een effectieve interventie bij chronische depressie en ook aanvullend fmri-onderzoek ondersteunt de geschiktheid van deze specifieke interventie bij deze specifieke doelgroep. Hoe dit effect van schematherapie precies tot stand komt hebben we niet kunnen ontdekken. We eindigen met aanbevelingen voor de praktijk en verder onderzoek waarmee de onderliggende werkingsmechanismen kunnen worden blootgelegd.
Schema therapy for chronic depression
Abstract
Schema therapy is an effective intervention for personality disorders, but whether it also works for other psychological disorders remains to be demonstrated. In this overview, we describe the main findings of a research project in which the use of schema therapy for chronic depression was evaluated. First, we describe the theoretical background and treatment protocol for schema therapy in this patient group. We then report on the effectiveness and potential working mechanisms. Schema therapy appears to be an effective intervention for chronic depression and additional fmri research provides support for the suitability of this specific intervention in this specific patient group. We could not determine how schema therapy leads to the observed effects. We conclude with recommendations for clinical practice and future research into the underlying mechanisms of change.
Inleiding
De toepassing van schematherapie in de Nederlandse klinische praktijk heeft in relatief korte tijd een grote vlucht genomen. In veel ggz-instellingen wordt op dit moment schematherapie aangeboden, vaak op initiatief van enthousiaste therapeuten. Schematherapie werd in de vs ontwikkeld door Jeffrey Young, maar met name het behandelonderzoek dat door Arnoud Arntz is uitgevoerd heeft ervoor gezorgd dat schematherapie in Nederland werd geïntroduceerd. In de eerste grote Nederlandse behandelstudie werd schematherapie vergeleken met transference-focused psychotherapie in een groep patiënten met borderline-persoonlijkheidsstoornis (Giesen-Bloo e.a., 2006). Het was het eerste onderzoek dat liet zien dat schematherapie een bewezen effectieve interventie is in deze specifieke patiëntengroep. Later volgden meer onderzoeken, zoals een groot behandelonderzoek onder patiënten met persoonlijkheidsstoornissen (Bamelis e.a., 2014).
Inmiddels kunnen we vaststellen dat schematherapie een effectieve behandeling is voor borderline-persoonlijkheidsstoornis (Sempertegui e.a., 2013) en een aantal andere persoonlijkheidsstoornissen (Masley e.a., 2012). Ook laat een aantal studies zien dat schematherapie bij persoonlijkheidsstoornissen niet alleen de symptomen, maar ook de schema’s zelf verandert (Taylor, Bee & Haddock, 2017). Of schematherapie ook werkt voor andere psychische stoornissen is echter nog grotendeels onbekend. Toch wordt schematherapie tegenwoordig voor allerlei problemen ingezet, ook voor klachten waarvoor de effectiviteit niet of onvoldoende is vastgesteld. Dat zegt iets over het enthousiasme waarmee therapeuten en instellingen deze geïntegreerde vorm van psychotherapie hebben omarmd, maar er schuilt ook een zeker gevaar in. Schematherapie is een intensieve behandeling die veel bij patiënten kan losmaken. Het is tevens een kostbare behandeling, zeker als het individueel wordt gegeven. Onderzoek naar de effectiviteit van schematherapie is nodig voordat de behandeling voor een bepaalde stoornis op grote schaal kan worden ingezet.
In dit artikel beschrijven we een onderzoeksproject waarin onder andere de toepassing van schematherapie bij chronische depressie werd onderzocht. In 2008 werd de eerste auteur benoemd tot bijzonder hoogleraar empirisch gestuurde psychotherapie aan de Universiteit Maastricht, in samenwerking met wat destijds nog de Academische Riagg Maastricht heette. Zoals de naam aangeeft, stond onderzoek hoog in het vaandel bij deze ggz-instelling, die de leerstoel en een daaraan gekoppelde promotieplek financierde. Fritz Renner werd aangenomen op deze onderzoekpositie, en op 24 oktober 2014 promoveerde hij met succes op dit onderwerp. Op 15 december 2017 ontving Marcus Huibers de Wim Trijsburgprijs voor senior onderzoekers op het vakgebied van de psychotherapie, en het schrijven van een artikel voor dit tijdschrift maakt deel uit van de prijs. Wij vonden het passend om dit artikel te wijden aan schematherapie voor chronische depressie, gezien de bijzondere geschiedenis van dit project, dat een goed voorbeeld is van de onderzoekslijn waarvoor de eerste auteur de Trijsburgprijs heeft ontvangen. In onze onderzoeksgroep doen we niet alleen onderzoek naar de effectiviteit van psychologische behandelingen, maar proberen we ook de onderliggende werkingsmechanismen te identificeren, in de traditie van onderzoek binnen de experimentele psychopathologie (epp).
Dit soort projecten, waarbij de universiteit en de praktijk intensief samenwerken om de werking van psychotherapie in de praktijk te onderzoeken, zijn steeds moeilijker tot stand te brengen. De competitie om onderzoekbeurzen te verwerven is steeds groter geworden, en veel ggz-instellingen hebben het financieel zwaar, waardoor cofinanciering van onderzoek vanuit de instelling zeldzaam is geworden. Toch is dit soort onderzoek broodnodig voor het vak van de psychotherapie, al is het maar om aan beleidsbepalers te laten zien dat het werkt wat we doen in de Nederlandse ggz. Het geeft ons onderzoekers ook de verplichting de vertaalslag te maken tussen wetenschap en praktijk. We hebben daarom geprobeerd om in dit artikel de brug te slaan naar de klinisch geïnteresseerde lezer die niet zoveel opheeft met ingewikkelde statistiek en wetenschappelijk jargon. Voor de cijfers en andere gedetailleerde informatie verwijzen we daarom naar de oorspronkelijke artikelen die over het onderzoek verschenen zijn.
Schema’s en depressie
Zoals gezegd is schematherapie een bewezen effectieve interventie voor een aantal persoonlijkheidsstoornissen, maar aan het begin van dit project was er nog geen onderzoek gedaan naar schematherapie bij (chronische) depressie. Toch leek schematherapie ons een veelbelovende behandeling bij langer durende, complexe vormen van depressie, waarbij het onderscheid met onderliggende persoonlijkheidsproblematiek niet altijd even duidelijk is. In een eerder onderzoek lieten we zien dat de aanwezigheid van depressie geassocieerd is met minder herstel van persoonlijkheidsstoornissen na psychotherapie (Renner e.a. 2014), een duidelijke aanwijzing dat deze vorm van comorbiditeit een probleem is in behandeling. Bovendien werken de bestaande behandelingen van depressie maar bij een deel van de patiënten, en vallen veel patiënten na een tijdje weer terug, ook na een aanvankelijk succesvolle behandeling. De bestaande depressiebehandelingen zijn effectief, maar niet altijd en niet bij iedereen. Dat geldt in het bijzonder voor chronische depressie, een stoornis die moeilijk behandelbaar is en waarvoor nauwelijks effectieve behandelingen zijn ontwikkeld (Cuijpers e.a., 2010).
Via Arnoud Arntz kwamen we in aanraking met schematherapie, en werden ook wij enthousiast over de mogelijkheden. Tijdens een etentje bij een bezoek aan Nederland vertelde grondlegger van de schematherapie Jeffrey Young dat hij zijn handboek over schematherapie weliswaar voor persoonlijkheidsstoornissen had geschreven, maar dat hij bij de ontwikkeling van de therapie in eerste instantie aan chronische depressie had gedacht. De eerste hypothese die wij opstelden, is dat schematherapie mogelijk een effectieve behandeling voor chronische depressie zou kunnen zijn, omdat de onderliggende kwetsbaarheden die de depressie in stand houden in beeld worden gebracht en vervolgens worden aangepakt. Volgens de schematheorie zijn disfunctionele schema’s stabiele, diepgewortelde overtuigingen over zichzelf, de toekomst en de wereld die zijn gevormd door vervelende ervaringen in de jeugd, als een bril om naar het heden te kijken, gevormd door ervaringen en gebeurtenissen in het verleden. Dat kunnen daadwerkelijke traumatische ervaringen zijn, zoals geweld en misbruik, maar ook subtielere vormen van afwijzing of verwaarlozing binnen het gezin of op het schoolplein kunnen tot disfunctionele schema’s leiden. In de cognitieve gedragstherapie voor depressie wordt ook gewerkt met automatische gedachten, overtuigingen en kernschema’s, en hoewel de handboeken beschrijven hoe ook diep verankerde schema’s (‘ik stel niets voor en zal altijd mislukken’) kunnen worden veranderd, blijkt dat in de praktijk toch vaak moeizaam, ook omdat cgt een kortdurende therapie is en de tijd dus beperkt is. Schematherapie gaat daar verder in, en neemt de disfunctionele schema’s als uitgangspunt. Naast allerlei technieken die onder andere uit de cgt zijn overgenomen, voegt schematherapie de experiëntiële interventies toe, zoals rollenspellen, stoeltechnieken en imaginatieoefeningen. Bij patiënten met chronische depressie speelt met name de ‘onthechte beschermer’ een grote rol, was een van onze andere aannames, de schemamodus die ervoor zorgt dat het gevoel wordt uitgeschakeld en de vermijding wordt gezocht als voornaamste copingstrategie.
In een eerste studie (Renner e.a., 2012) onderzochten we welke specifieke schema’s aan depressie gerelateerd konden worden. Daartoe namen we de schemavragenlijst (ysq) voor en na de behandeling (meestal cgt of interpersoonlijke psychotherapie, al dan niet in combinatie met antidepressiva) af bij een groep van 132 depressieve patiënten van de Academische Riagg Maastricht. Specifieke disfunctionele schema’s, zoals mislukken/falen, emotionele geremdheid en verlating/instabiliteit bleken sterk samen te hangen met de ernst van depressieve symptomen en voor een groot deel de variantie te verklaren. Hoge scores aan het begin van de behandeling binnen het schemadomein ‘verzwakte autonomie en prestatie’, waar schema’s als mislukken/falen, afhankelijkheid/onbekwaamheid, en kwetsbaarheid voor ziekte en gevaar onder vallen, bleken hoge depressiescores aan het einde van de behandeling te voorspellen, terwijl het schemadomein ‘overgevoeligheid en inhibitie’ juist minder depressie na afloop voorspelde. Bovendien bleven alle schema’s tijdens de behandeling vrijwel stabiel, terwijl de depressiesymptomen in deze groep juist wel afnamen. Onze resultaten lieten dus zien dat disfunctionele schema’s ook bij depressie een belangrijke rol kunnen spelen. De specifieke schema’s die aan depressie gerelateerd zijn, passen binnen het cognitieve model van Beck en anderen (1979), waarin kerncognities (schema’s) als falen, verlies en waardeloosheid een belangrijke plek innemen. Dat schema’s ondanks een depressiebehandeling stabiel blijven, past binnen onze hypothese dat schema’s onderliggende kwetsbaarheden zijn die moeten worden aangepakt om gezond te blijven en terugval te voorkomen. Een gewone depressiebehandeling is doorgaans niet op dat soort diep verankerde veranderingen gericht, maar schematherapie juist wel.
Theoretisch model en behandelprotocol
Goede wetenschap begint met een goede theorie. Voordat we de werking van schematherapie bij chronische depressie konden testen, wilden we eerst onderzoeken of er een theoretische grondslag is voor zo’n toepassing.
In een tweede artikel (Renner e.a., 2013) beschreven we daarom de rationale voor ons onderzoek op basis van uitgebreid literatuuronderzoek. Dat begint bij de constatering dat chronische depressie een moeilijk behandelbare aandoening is: psychotherapie (Cuijpers e.a., 2010) en antidepressiva (Kocsis, 2013) zijn veel minder effectief dan bij ‘gewone’ depressie. Speciaal voor chronische depressie werd het zogeheten cognitive behavioral analysis system of psychotherapy (cbasp)-programma ontwikkeld, een integratie van bestaande behandelingen en technieken. Centraal uitgangspunt in cbasp is dat chronisch depressieve patiënten ontdekken dat het leven ze niet overkomt, maar dat ze invloed kunnen uitoefenen op anderen en de wereld. Het eerste Amerikaanse onderzoek naar cbasp liet zeer veelbelovende resultaten zien (Keller e.a., 2000), maar in replicatieonderzoeken werden wat minder fraaie resultaten geboekt (Schramm e.a., 2017; Wiersma e.a., 2014) en werd duidelijk dat ook cbasp niet voor elke chronische depressie een oplossing biedt (Negt e.a., 2016).
Een mogelijke reden daarvoor is dat ook cbasp een relatief kortdurende interventie is (16 sessies), en dat voor een effectieve behandeling van chronische depressie zwaarder geschut nodig is. In combinatie met de bevinding dat een experiëntiële, op emotieverwerking gerichte aanpak ook bij depressie belangrijk kan zijn (Watson & Bedard, 2006) is dat nog een reden om de werking van schematherapie bij deze doelgroep te onderzoeken.
De basis in de schematherapie wordt gevormd door schema’s, schemamodi en de copingstrategieën om met de schema’s en negatieve emoties als gevolg van die schema’s om te gaan (Young, Klosko & Weishaar, 2003). Interventies zijn erop gericht om op deze processen in te grijpen. Om de aansluiting met chronische depressie te onderzoeken ontwikkelden we een cognitief schemamodel voor chronische depressie, op basis van de reeds bekende risicofactoren uit de literatuur voor chronische depressie (zie figuur 1). Deze risicofactoren zijn negatieve jeugdervaringen, negatieve cognities, persoonlijkheidsproblematiek en interpersoonlijke problemen.
Figuur 1 • Cognitief schemamodel voor chronische depressie
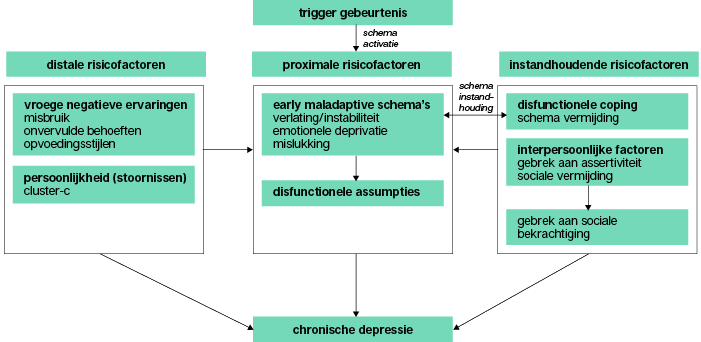
In het model maken we onderscheid tussen distale (indirecte), proximale (directe) en onderhoudende factoren. Distale factoren kunnen gezien worden als de voedingsbodem voor de ontwikkeling van chronische depressie en disfunctionele schema’s, in dit geval met een belangrijke rol voor jeugdervaringen en persoonlijkheidsproblematiek. De proximale risicofactoren hebben een centrale rol in ons model: bepaalde levensgebeurtenissen activeren sluimerende disfunctionele schema’s waaruit ook disfunctionele cognities ontstaan en die werken rechtstreeks op de chronische depressie. De proximale risicofactoren worden versterkt en in stand gehouden door disfunctionele copingstrategieën (zoals vermijding) en interpersoonlijke problemen, die ook rechtstreeks invloed kunnen hebben op de chronische depressie. Ons theoretische model is gebaseerd op empirische evidentie (hoewel de causale verbanden niet rechtstreeks bewezen zijn) en een belangrijk vertrekpunt voor de ontwikkeling van schematherapie voor chronische depressie, waarin disfunctionele schema’s, modi en copingstrategieën de focus van de interventies vormen.
Behandelprotocol
De basis voor het aangepaste behandelprotocol dat we samen met ons theoretische model presenteerden (Renner e.a., 2013) is de schematherapie zoals die door Young (Young, Klosko & Weishaar, 2003) en anderen (Van Genderen & Arntz, 2005) beschreven is. In het kader van het onderzoek hebben we gekozen voor individuele gesprekstherapie. Het protocol bestaat uit drie fasen: exploratie, interventie en terugvalpreventie.
In de exploratiefase (maximaal 10 sessies) worden de individuele schema’s en modi van de patiënt in kaart gebracht. Eerst vult de patiënt de schemavragenlijst en modivragenlijst in. Daarna wordt het schemamodusmodel uitgelegd en plaatst de patiënt zijn eigen schema’s en modi in dit model. De oorsprong en invulling van de schema’s worden uitgediept. Daarbij kan imaginatie worden gebruikt om de patiënt in contact te brengen met negatieve gebeurtenissen uit het verleden, de betekenis van deze gebeurtenissen en de schema’s en modi die eruit voort zijn gekomen. Aan het einde van de exploratiefase heeft de patiënt een goed begrip van zijn psychologische leergeschiedenis en welke rol schema’s en modi in relatie tot de problemen in het heden spelen.
In de interventiefase (maximaal 55 sessies) worden verschillende interventies toegepast om de disfunctionele schema’s, modi en copingstrategieën te veranderen. Cognitieve interventies worden gebruikt om disfunctionele gedachten te onderzoeken en bij te stellen, zoals dat ook in de cognitieve therapie wordt gedaan. Experiëntiële technieken worden toegepast om emotionele responsen te veranderen. Imaginaire rescripting wordt gebruikt om vervelende ervaringen uit te verleden te ‘herschrijven’. Niet om de herinnering ongedaan te maken, maar om de emotionele betekenis ervan te veranderen, doordat over een andere afloop van de gebeurtenis wordt gefantaseerd. Een andere veelgebruikte techniek is de stoelendialoog, waarbij het gesprek tussen de patiënt (in de rol van Gezonde Volwassene) en een andere modus op gang wordt gebracht, om zo de invloed van de disfunctionele modi te ervaren en te veranderen. Het voert hier te ver om een gedetailleerde beschrijving van deze specifieke technieken te geven, maar ze wijken niet af van de technieken zoals die in de genoemde handboeken voor schematherapie worden beschreven. Gedragsmatige interventies bestaan uit rollenspelen, gedragsexperimenten en huiswerkopdrachten, met als voornaamste doel om ‘schemadoorbrekend’, gezond gedrag te oefenen. Ten slotte wordt de therapeutische alliantie als instrument ingezet, waarbij de therapeut de rol van Goede Ouder inneemt, en de patiënt op empathische wijze confronteert met zijn schema’s en leergeschiedenis. De therapeut heeft oog voor de niet ingevulde behoeften van de patiënt, en helpt de patiënt zijn eigen behoeften te vervullen zonder een afhankelijke relatie met de therapeut te bevorderen (limited reparenting).
De therapie wordt afgesloten met de terugvalpreventiefase (maximaal 10 sessies) waarbij datgene dat in de therapie is ontdekt en geleerd wordt herhaald en in de praktijk wordt uitgevoerd. Dit proces is ook al in de interventiefase gaande, maar vanwege de grote terugvalkans bij chronische depressie wordt hier extra aandacht aan besteed. De patiënt leert om zijn eigen therapeut te zijn, zijn Gezonde Volwassene te versterken en terugval te voorkomen in moeilijke situaties. Sessies worden laagfrequenter, zodat de patiënt stapsgewijs leert om op eigen benen te staan.
Effectiviteit van schematherapie
Om de effectiviteit van schematherapie bij chronische depressie te onderzoeken, kozen we voor een zogeheten ‘multiple baseline single case series’ design (Renner e.a., 2016). De gouden standaard voor behandelonderzoek is een randomized clinical trial (rct), waarbij deelnemers willekeurig worden verdeeld over twee of meer groepen. Het voordeel van een rct is dat je het causale effect van een bepaalde behandeling ten opzichte van een andere behandeling of een controleconditie kunt vaststellen. Het nadeel van een rct is het grote aantal patiënten dat nodig is, waardoor het vaak vele jaren duurt, en dat deelnemers bereid moeten zijn een behandeling te starten die ze via loting (randomisatie) toebedeeld krijgen. Het voordeel van een single case series design daarentegen is dat er minder proefpersonen nodig zijn en dat er geen controlegroep nodig is, zodat deelnemers altijd de (gewenste) behandeling krijgen. Juist bij nieuwe en experimentele behandelingen is dat een erg aantrekkelijk format. In ons geval was het ook nog eens zo dat het erg lastig zou worden om een grote patiëntengroep te werven (want chronische depressie komt minder vaak voor dan ‘gewone’ depressie) en bovendien duurt de schematherapie zelf ook nog eens betrekkelijk lang.
In totaal 25 chronisch depressieve patiënten van de Academische Riagg Maastricht werden bereid gevonden om in het kader van het onderzoek schematherapie te ontvangen. Deelnemers waren minimaal twee jaar aanhoudend depressief (het criterium voor chroniciteit), waren gemiddeld ernstig depressief (op depressiemaat bdi) en 68% voldeed aan een persoonlijkheidsstoornis (volgens de scid-ii). In de baselinefase werden deelnemers eerst een aantal weken gevolgd met wekelijkse vragenlijsten over depressieve symptomen, psychische klachten en hun algehele functioneren (en andere variabelen, waarover straks meer), zonder dat de behandeling was gestart. Deze fase is nodig om vast te stellen hoe het gaat als er nog geen behandeling is ingezet, en deze data worden later gebruikt als ‘controlefase’ waartegen het effect van de behandeling wordt afgezet. Daarna startte de behandeling, volgens het protocol eerst met de exploratiefase (10 sessies) en daarna de interventiefase (maximaal 65 sessies, inclusief terugvalpreventie in de laatste 10 sessies). Ook in deze fasen werden deelnemers elke week gevraagd om online vragenlijsten in te vullen, waardoor gemiddeld 100 herhaalde metingen per deelnemer werden verzameld. Dat is heel veel, maar nodig voor de statistiek bij dit type onderzoek.
Van de 25 deelnemers stopten er vijf deelnemers tijdens de baselinefase, dus nog voor de start van de schematherapie. Van de overige 20 deelnemers viel niemand meer uit na de start van de behandeling, wat iets zegt over hoe goed de therapie verdragen wordt. Het gemiddelde aantal individuele therapiesessies in deze groep was 53. In totaal 40% van de starters liet behandelrespons zien (een daling van minimaal 50% op depressiemaat qids) en 30% liet volledig herstel zien (een qids-score van 6 of minder).
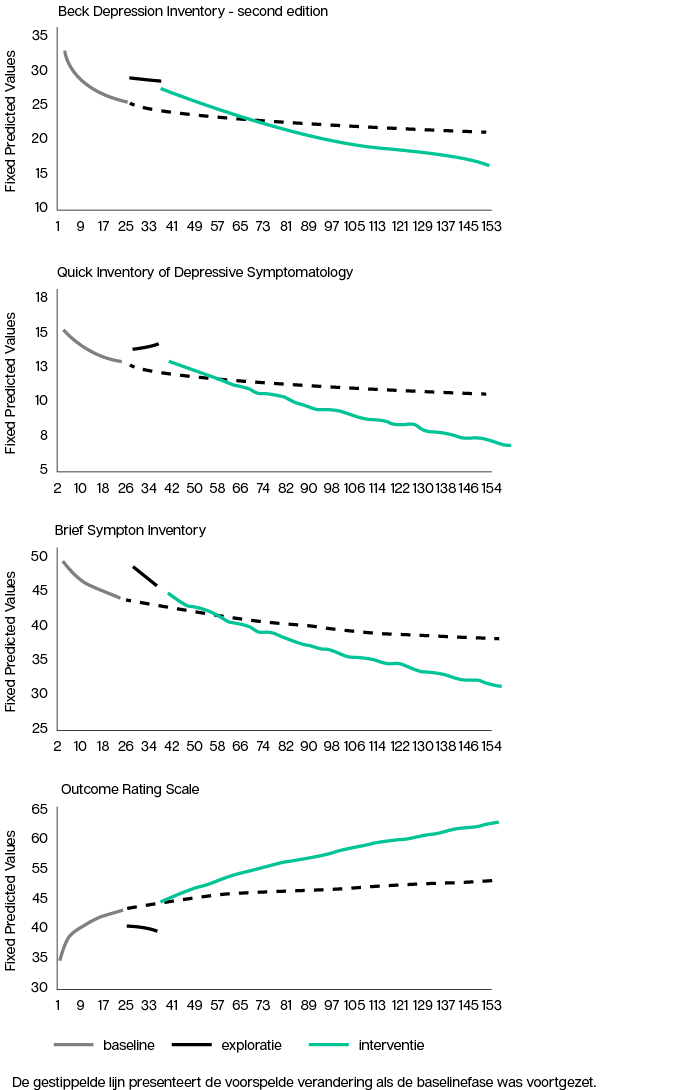
Met behulp van ‘mixed regression’ (een statistische techniek waarbij het effect over de tijd kan worden onderzocht) analyseerden we het effect van de interventie. Figuur 2 laat de verandering op de vier uitkomstmaten (depressie (bdi en qids), psychische klachten (bsi) en algeheel functioneren (ors)) in de drie verschillende fasen zien. De verandering die in de eerste weken van de baselinefase wordt waargenomen, wordt met een denkbeeldige stippellijn doorgetrokken tijdens de behandelfase, om zo te voorspellen wat er was gebeurd als er geen behandeling was ingezet. Opvallend is dat de daling in de klachten al tijdens de baselinefase (en dus zonder behandeling) wordt ingezet in deze groep chronisch depressieve patiënten, wat waarschijnlijk komt omdat deelnemers door het veelvuldig invullen van de vragenlijsten een steeds accurater zicht op hun eigen symptomen krijgen. Duidelijk te zien is dat de (daadwerkelijke) afname van de klachten tijdens de interventiefase groter is dan de voorspelde afname uit de baselinefase. Deze effecten waren groot en statistisch significant, en groter dan de gemiddelde effectgrootte van psychotherapie voor chronische depressie die in een meta-analyse van Cuijpers en anderen (2010) werd berekend. Daarmee is er voorlopig bewijs geleverd dat schematherapie bij chronische depressie ook een effectieve interventie kan zijn. Voorlopig, want voor definitief bewijs is toch een echte rct nodig.
Figuur 2 • Verandering in primaire en secundaire uitkomstmaten gedurende de verschillende behandelfasen
Werkingsmechanismen van schematherapie
Kunnen we ook vaststellen hoe dat effect van schematherapie tot stand is gekomen? Een tweede belangrijke doelstelling in dit project was het onderzoeken van de werkingsmechanismen die verklaren waarom de therapie werkt. We kozen voor twee potentiële mechanismen die volgens de schematheorie een grote rol spelen in de therapie: disfunctionele schema’s en de therapeutische alliantie (Renner e.a., 2018).
Naast de vragenlijsten over depressie, psychische klachten en algeheel functioneren werden ook de onderliggende schema’s elke week gemeten in de single case series waarmee we de effectiviteit onderzochten. Dat deden we niet met de gebruikelijke schemavragenlijst ysq (onder andere omdat die veel te lang is) maar met een set van vijf persoonlijke kerngedachten op vijf domeinen (zelf, anderen, wereld, toekomst en interpersoonlijke relaties) die we voor elke deelnemer hadden uitgevraagd en die wekelijks werden gemeten op een schaal van 0-100. Een voorbeeld van zo’n kernovertuiging in het domein ‘zelf’ is ‘ik ben een totale mislukking en ik zal nooit iets bereiken’, waarop de deelnemer moest aangeven hoe geloofwaardig deze overtuiging voor hem is. Hoewel dit niet helemaal hetzelfde is als de schema’s zoals Young die ooit definieerde, komt het volgens ons dicht in de buurt bij het onderliggende construct waarin we zijn geïnteresseerd. Naast de wekelijkse gemeten ‘schema’s’ werd aan het begin van elke therapiesessie de therapeutische alliantie gemeten, waarbij de deelnemer de alliantievragenlijst srs invulde.
Figuur 3 • De drie modellen voor de relatie tussen schema- en depressieverandering
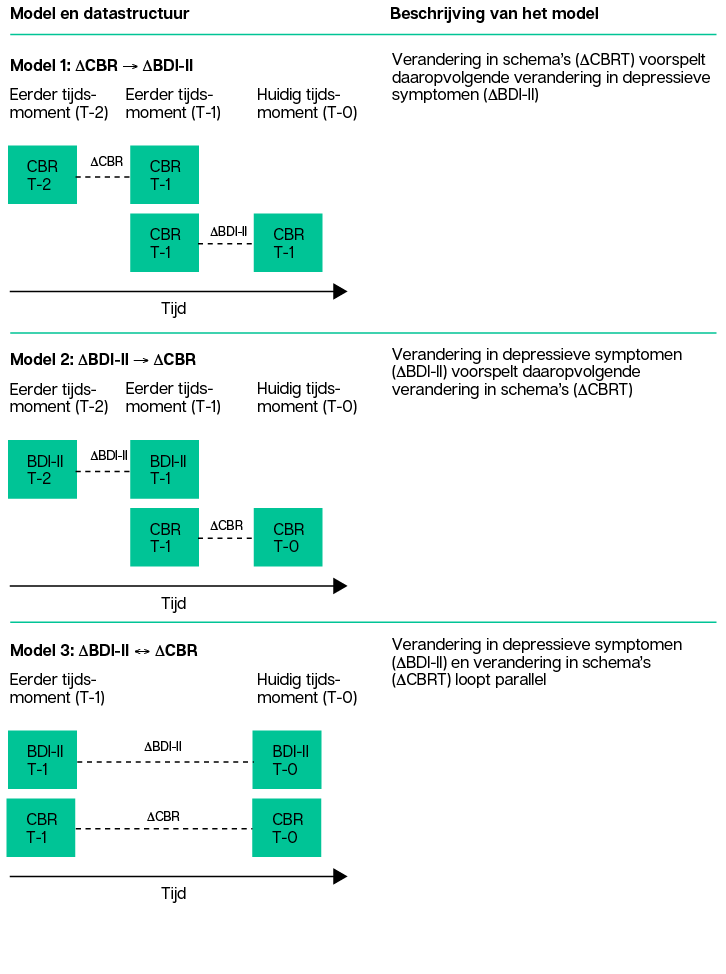
Een belangrijke voorwaarde om een werkingsmechanisme te kunnen aantonen, is een zogeheten ‘temporele relatie’ met de uitkomstmaat. In ons geval betekent dat dat we moeten laten zien dat een verandering in schema’s of de therapeutische relatie daadwerkelijk voorafgaat aan de verandering in depressieve symptomen in de loop van de behandeling, en niet andersom. We hebben daarom de volgende zes modellen (met gemiddeld 78 meetmomenten per deelnemer) getoetst: 1. Verandering in schema’s wordt gevolgd door verandering in depressie op het eerstvolgende meetmoment; 2. Verandering in depressie wordt gevolgd door verandering in schema’s op het eerstvolgende meetmoment; 3. Verandering in schema’s gaat gelijk op met verandering in depressie tussen meetmomenten; 4. Verandering in alliantie wordt gevolgd door verandering in depressie op het eerstvolgende meetmoment; 5. Verandering in depressie wordt gevolgd door alliantie in schema’s op het eerstvolgende meetmoment; 6. Verandering in alliantie gaat gelijk op met verandering in depressie tussen meetmomenten.
Tegen onze verwachting in bleken zowel schema’s als de alliantie geen temporele relatie met depressie te vertonen (modellen 1, 2, 4 en 5). Modellen 3 en 6 waren wel significant, wat erop wijst dat de veranderingen in schema’s en therapeutische alliantie enerzijds en depressie anderzijds samengaan, en dus geen temporele, maar juist een concurrente relatie vertonen.
Een andere bevinding was dat de verbetering in depressie in het begin van de therapie samenhing met een verslechtering van de alliantie, terwijl dat verband tegen het einde van de therapie omdraaide en verbetering in depressie samenhing met verbetering in alliantie.
Op basis van deze resultaten kunnen we dus niet concluderen dat schema’s en therapeutische alliantie aanwijsbare werkingsmechanismen zijn van schematherapie bij chronische depressie. Een plausibele verklaring is dat wekelijkse metingen te ver uit elkaar liggen om subtiele interacties tussen werkingsmechanismen en uitkomst te vangen, maar zeker weten doen we het niet. Het laat in ieder geval zien hoe moeilijk het is om werkingsmechanismen te onderzoeken.
fMRI-onderzoek
Psychiaters en psychologen zijn al lang op zoek naar de biologische basis van gedrag en psychopathologie. Het geloof in zo’n biologische verklaring heeft er in ieder geval toe geleid dat subsidiegevers royaal de beurs hebben getrokken voor dit type onderzoek, al moet gezegd dat de opbrengst van al dat onderzoek tot nu toe erg tegenvalt.
Ook wij wilden een duit in het zakje doen, en hebben de deelnemers aan de behandelstudie naar schematherapie ook gevraagd om aan functional magnetic resonance imaging (fmri)-
onderzoek mee te doen, waarmee de hersenactiviteit in bepaalde hersengebieden in beeld kan worden gebracht. Uiteindelijk kropen 17 geschikte deelnemers in de fmri-scanner.
In een eerste onderzoek (Renner e.a., 2015) bekeken we de verwerking van negatieve informatie over zichzelf die kenmerkend is voor depressie, in lijn met de theorie van disfunctionele schema’s. Onze 17 chronisch depressieve deelnemers kregen een computertaak die ze in de scanner uitvoerden en werden vergeleken met 18 gezonde proefpersonen die onder de scanner dezelfde computertaak uitvoerden. Alle deelnemers kregen de opdracht om te bepalen of het woord dat ze te zien kregen een bestaand of een niet-bestaand woord was, waarbij de bestaande woorden positief, negatief of neutraal waren en deels met depressie en persoonlijkheid te maken hadden. Terwijl ze de taak uitvoerden, werd hun hersenactiviteit met fmri gemeten in twee specifieke hersengebieden, de linker mediale prefrontale cortex (mpfc) en de linker dorsolaterale prefrontale cortex (dlpfc). Gezonde proefpersonen vertoonden verhoogde activiteit in de mpfc tijdens het verwerken van negatieve depressiegerelateerde woorden versus neutrale, terwijl de mpfc-activiteit bij depressieve deelnemers juist afnam bij deze woordcombinatie. Zo vonden we nog een aantal duidelijke verschillen tussen depressieve deelnemers en gezonde deelnemers in hersenactiviteit tijdens het uitvoeren van de taak, wat erop wijst dat de neurale verwerking van relevante (negatieve) zelfinformatie bij chronische depressie een eigen patroon heeft en afwijkt van wat gezonde mensen laten zien. Bij het waarnemen van dit soort ‘emotionele stimuli’ vertonen chronisch depressieve patiënten een afgevlakte reactie die zich vertaalt in verminderde hersenactiviteit, alsof ‘mentaal’ wordt afgeschakeld om de nare informatie buiten te houden. Juist in schematherapie, waarin experiëntiële technieken worden ingezet om de emotionele beleving en verwerking te beïnvloeden, is dat uiterst relevant om te weten.
Figuur 4 • Breinplaatje van het default network
In een tweede fmri-onderzoek (Renner e.a., 2017) onderzochten we het zogeheten ‘default mode netwerk’, een netwerk van verschillende hersengebieden dat al vaker met depressie in verband is gebracht, bij onze depressieve en gezonde deelnemers. Eerst werden alle deelnemers gescand terwijl ze in rust waren. Daarna volgde een sombere stemmingsinductie met verdrietigmakende muziek en het ophalen van een verdrietige herinnering, en een tweede rustperiode, en was de scansessie voorbij. Alle deelnemers werden somberder als gevolg van de stemmingsinductie. Wat we zagen op de scans, is dat de onderlinge verbindingen (connectiviteit) van het default mode netwerk sterker werden na de stemmingsinductie bij chronisch depressieve deelnemers, terwijl de connectiviteit juist afnam bij gezonde deelnemers. Deze veranderingen in connectiviteit als gevolg van de stemmingsinductie zou kunnen wijzen op de activatie van onderliggende, disfunctionele schema’s en ruminatie, en passen binnen de neurobiologische modellen van depressie. Ook hier vinden we een aanknopingspunt waarom schematherapie een geschikte behandeling voor chronische depressie zou kunnen zijn. Het is wel belangrijk om voor ogen te houden dat fmri-onderzoek correlationeel onderzoek is, en daarmee weinig zegt over oorzaak en gevolg. Dat we plaatjes zien die opkleuren, betekent niet dat er een causale relatie is aangetoond.
Schematherapie in de praktijk
Hoewel de effectiviteit van schematherapie bij chronische depressie nog niet afdoende bewezen is in gerandomiseerd behandelonderzoek, wordt schematherapie bij (chronische) depressie wel al volop toegepast in de dagelijkse praktijk. Op zich is daar wat voor te zeggen, want schematherapie bouwt voort op de cognitief-gedragsmatige traditie, en is bewezen effectief bij persoonlijkheidsstoornissen. Met name bij complexe of chronische depressie is de overlap met persoonlijkheidsstoornissen groot, vooral met cluster-C-problematiek, wat een additionele reden kan zijn voor schematherapie.
Ook op de poli depressie van ggz inGeest in Amsterdam bieden wij sinds 2017 schematherapie bij ‘complexe depressie’ aan, en doen we ook onderzoek om de toepassing van schematherapie empirisch te kunnen toetsen. Schematherapie is onderdeel van ons intensieve behandelprogramma, een tweedaags groepsprogramma voor depressieve patiënten die niet of onvoldoende zijn opgeknapt na een eerste (individuele) behandeling, of die om andere redenen geïndiceerd zijn voor een intensievere behandeling. We hebben twee parallelle groepsprogramma’s: één gebaseerd op cognitieve gedragstherapie (cgt+) en één gebaseerd op cognitieve gedragstherapie gecombineerd met schematherapie (cgt+st). In beide programma’s worden voor en na de 18-weekse behandeling naast de standaard rom-vragenlijsten ook de ysq en de smi afgenomen, om zo op termijn de effectiviteit, maar ook de onderliggende therapieprocessen (hier gedefinieerd als een verandering in schema’s en modi) te kunnen vergelijken.
In het cgt+st-programma krijgen deelnemers op de maandag drie aangesloten blokken van 90 minuten: psychomotore therapie, gedragsactivatie en cognitieve therapie. Op de woensdag starten ze met een blok schemagericht psychodrama, gevolgd door twee blokken schematherapie. In het eerste schematherapieblok besteden we aandacht aan uitleg en exploratie van de individuele schema’s en modi met het modusmodel als centraal uitgangspunt en bespreken we schemadoorbrekend gedrag in de vorm van huiswerkopdrachten. In het tweede blok passen we vooral experiëntiële technieken toe, zoals de stoeltechniek om met de verschillende modi in contact te komen, imaginatie (vooral als diagnosticum om de oorsprong van schema’s te ontdekken) en imaginaire rescripting (om nare en traumatische ervaringen van hun emotionele betekenis te ontdoen).
De ervaringen van deelnemers en therapeuten tot nu toe met het cgt+st-programma zijn zeer positief. We besteden veel tijd aan het leren van de ‘schemataal’ die door veel patiënten in het begin als ingewikkeld en abstract wordt ervaren (mogelijk ook door de geheugen- en concentratieproblemen die gepaard gaan met depressie), maar waarbij we deelnemers aanmoedigen om eruit te pikken wat aanspreekt en herkenbaar is. Elke patiënt stelt zijn eigen top-3 van schema’s en modi op en schrijft die op een groot vel dat voor alle deelnemers leesbaar is. Het schemamodel past ook bij deze patiëntenpopulatie, met veelvoorkomende schema’s als falen/mislukking, emotionele geremdheid, emotionele verwaarlozing, sociaal isolement/vervreemding, wantrouwen/misbruik en meedogenloze normen. Veelvoorkomende modi zijn de straffende ouder, het kwetsbare (verdrietige of verlaten) kind, en een hele keur aan beschermers die door deelnemers vaak met een andere naam worden benoemd, zoals de clown, de wegkijker, de verdover of de struisvogel. Het schemamodusmodel sluit dus goed aan bij bekende depressiegerelateerde problemen, zoals vermijding en negatieve gedachten over zichzelf, de wereld en de toekomst. Dat schema’s voortkomen uit ieders persoonlijke leergeschiedenis (en dus niet zijn aangeboren) werkt voor veel deelnemers als ont-schuldigend, en geeft hen meer begrip voor zichzelf, maar ook voor hun naasten. We benoemen regelmatig dat schematherapie een liefdevolle therapie is, naar anderen en naar zichzelf, waarin wordt onderzocht wat er mis is gegaan, maar waarbij het niet nodig is om met de ‘schuldigen’ af te rekenen. Ook herhalen we vaak dat inzicht een belangrijke eerste stap is, maar niet genoeg is om je leven te veranderen. Daar is schemadoorbrekend gedrag voor nodig en daar sluiten we dus altijd mee af.
Het onderzoek dat we in dit kader doen is exploratief van aard, en niet voldoende om vast te stellen of schematherapie in deze vorm daadwerkelijk effectief is. Daarvoor is uiteindelijk een gerandomiseerde trial nodig, waarbij het cgt+st-programma vergeleken wordt met een ander psychotherapeutisch programma.
Wij zouden zulk onderzoek graag doen, in navolging van het hier beschreven onderzoek, waarbij we schematherapie voor chronische en/of complexe depressie vergelijken met cognitieve gedragstherapie en/of een speciaal voor chronische depressie ontwikkelde therapie, zoals cbasp, waarbij we niet alleen de effectiviteit onderzoeken, maar ook de predictoren, moderatoren en onderliggende werkingsmechanismen, om zo te kunnen bepalen of het werkt, hoe het werkt, en voor welk type patiënt precies. Daarvoor is een hoop tijd en geld nodig en een groot aantal deelnemers, wat het doen van dit type onderzoek bemoeilijkt. Maar het is een noodzakelijke stap om de inzet van dit soort behandelingen in de Nederlandse ggz te kunnen onderbouwen, iets wat de samenleving in groeiende mate van ons verlangt.
Conclusie
Schematherapie lijkt een veelbelovende interventie te zijn bij chronische depressie, en inmiddels is er meer behandelonderzoek gepubliceerd dat in dezelfde richting wijst (Carter e.a., 2013; Malogiannis e.a., 2014). Dat is goed nieuws voor mensen met een chronische depressie, die een minder gunstige prognose kent dan een reguliere depressie en waarvoor er nog maar weinig effectieve behandelingen voorhanden zijn. Zoals dat wel vaker het geval is in ggz-land heeft de praktijk een voorsprong op de wetenschap genomen, en wordt schematherapie al op tal van plekken voor (chronische) depressie ingezet, ook al is de effectiviteit ervan nog onvoldoende aangetoond. Verder onderzoek naar schematherapie bij (chronische) depressie is daarom hard nodig, om de effectiviteit te bepalen, om uit te zoeken welke patiënten het meeste baat hebben bij deze behandeling en om te bepalen welke veranderprocessen verantwoordelijk zijn voor het effect van de behandeling.
Figuur 5 • Causale padenhypothese
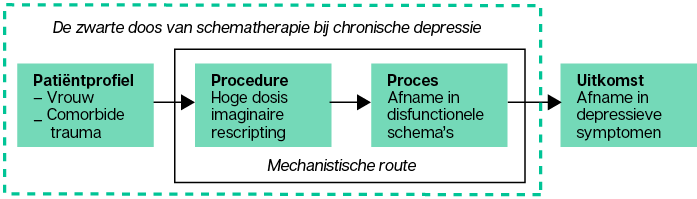
Over werkingsmechanismen wordt veel gediscussieerd, maar er is nauwelijks onderzoek dat uitsluitsel geeft over de factoren die maken dat therapie werkt (Huibers & Cuijpers, 2015). Nog steeds woedt er een fel debat over de vraag of het universele factoren (common factors) of therapiespecifieke factoren zijn die de onderliggende werkingsmechanismen van psychotherapie vormen, maar overtuigend empirisch bewijs ontbreekt vooralsnog om deze discussie te beslechten (Cuijpers, Reijnders & Huibers, 2019).
Wat nodig is, is een fijnmazigere aanpak van mechanisme-onderzoek (Huibers, 2018), zoals in figuur 5 geïllustreerd met een hypothetisch voorbeeld. Daarbij maken we onderscheid tussen de persoonlijke kenmerken van de patiënten, de therapeutische procedures of technieken die in de therapie worden toegepast, de intrapersoonlijke processen die daaruit voortkomen en het effect op de symptomen. Als het ons lukt om de individuele causale paden te identificeren die leiden tot herstel in therapie, hebben we de sleutel in handen om op maat gemaakte behandelingen te ontwikkelen die aansluiten op de behoeften van de individuele patiënt. Dat is de uitdaging waar we in het moderne behandelonderzoek voor staan, in schematherapie en andere vormen van psychotherapie.
Literatuur
Bamelis, L.L., Evers, S.M., Spinhoven, P., & Arntz, A. (2014). Results of a multicenter randomized controlled trial of the clinical effectiveness of schema therapy for personality disorders. American Journal of Psychiatry, 171, 305-322.
Beck, A.T., Rush, A.J., Shaw, B.F., & Emery, G. (1979). Cognitive therapy of depression. New York: Guilford.
Carter, J.D., McIntosh, V.V., Jordan, J., Porter, R.J., Frampton, C.M., & Joyce, P.R. (2013). Psychotherapy for depression: a randomized clinical trial comparing schema therapy and cognitive behavior therapy. Journal of Affective Disorders, 151, 500-505.
Cuijpers, P., Reijnders, M., & Huibers, M.J.H. (2019). The role of common factors in psychotherapy outcome. Annual Review of Clinical Psychology, Dec 14. doi: 10.1146/annurev-clinpsy-050718-095424.
Cuijpers, P., Straten, A. van, Schuurmans, J., Oppen, P. van, Hollon, S.D., & Andersson, G. (2010). Psychotherapy for chronic major depression and dysthymia: a meta-analysis. Clinical Psychology Review, 30, 51-62.
Genderen, H. van, & Arntz, A. (2005). Schemagerichte cognitieve therapie bij borderline-persoonlijkheidsstoornis. Amsterdam: Uitgeverij Nieuwezijds.
Giesen-Bloo, J., Dyck, R. van, Spinhoven, P., Tilburg, W. van, Dirksen, C., Asselt, T. van, e.a. (2006). Outpatient psychotherapy for borderline personality disorder: randomized trial of schema-focused therapy vs transference-focused psychotherapy. Archives of General Psychiatry, 63, 649-658.
Huibers, M.J.H. (2018). Gepesonaliseerde psychotherapie voor depressie: de zwarte doos van CGT (Personalized psychotherapy for depression: the black box of CBT). Gedragstherapie, 51, 145-157.
Huibers, M.J.H., & Cuijpers, P. (2015). Common (non-specific) Factors in Psychotherapy. In R. Cautin & S.O. Lilienfeld (Eds., The Encyclopedia of Clinical Psychology. New York: Wiley & Sons.
Keller, M.B., McCullough, J.P., Klein, D.N., Arnow, B., Dunner, D.L., Gelenberg, A. J., e.a..(2000). A comparison of nefazodone, the cognitive behavioral-analysis system of psychotherapy, and their combination for the treatment of chronic depression. New England Journal of Medicine, 342, 1462-1470.
Kocsis, J.H. (2013). Review: SSRIs and TCAs equally effective at treating chronic depression and dysthemia; SSRIs are associated with fewer adverse events than TCAs. Evidence Based Mental Health, 16, 82.
Malogiannis, I.A., Arntz, A., Spyropoulou, A., Tsartsara, E., Aggeli, A., Karveli, S., e.a.. (2014). Schema therapy for patients with chronic depression: a single case series study. Journal of Behavior Therapy and Experimental Psychiatry, 45, 319-329.
Masley, S.A., Gillanders, D.T., Simpson, S.G., & Taylor, M.A. (2012). A systematic review of the evidence base for Schema Therapy. Cognitive Behavior Therapy, 41, 185-202.
Negt, P., Brakemeier, E.L., Michalak, J., Winter, L., Bleich, S., & Kahl, K. G. (2016). The treatment of chronic depression with cognitive behavioral analysis system of psychotherapy: a systematic review and meta-analysis of randomized-controlled clinical trials. Brain and Behavior, 6, e00486.
Renner, F., Arntz, A., Peeters, F.P., Lobbestael, J., & Huibers, M.J. (2016). Schema therapy for chronic depression: Results of a multiple single case series. Journal of Behavior Therapy and Experimental Psychiatry, 51, 66-73.
Renner, F., Bamelis, L.L., Huibers, M.J., Speckens, A., & Arntz, A. (2014). The impact of comorbid depression on recovery from personality disorders and improvements in psychosocial functioning: results from a randomized controlled trial. Behavior Research and Therapy, 63, 55-62.
Renner, F., DeRubeis, R., Arntz, A., Peeters, F., Lobbestael, J., & Huibers, M.J.H. (2018). Exploring mechanisms of change in schema therapy for chronic depression. Journal of Behavior Therapy and Experimental Psychiatry, 58, 97-105.
Renner, F., Huibers, M.J.H., Leeuw, I., & Arntz, A. (2013). Treatment for chronic depression using schema focused therapy. Clinical Psychology; Science and Practice, 20, 166-180.
Renner, F., Lobbestael, J., Peeters, F., Arntz, A., & Huibers, M. (2012). Early maladaptive schemas in depressed patients: stability and relation with depressive symptoms over the course of treatment. Journal of Affective Disorders, 136, 581-590.
Renner, F., Siep, N., Arntz, A., Ven, V. van de, Peeters, F., Quaedflieg, C., e.a. (2017). Negative mood-induction modulates default mode network resting-state functional connectivity in chronic depression. Journal of Affective Disorders, 208, 590-596.
Renner, F., Siep, N., Lobbestael, J., Arntz, A., Peeters, F.P., & Huibers, M.J. (2015). Neural correlates of self-referential processing and implicit self-associations in chronic depression. Journal of Affective Disorders, 186, 40-47.
Schramm, E., Kriston, L., Zobel, I., Bailer, J., Wambach, K., Backenstrass, M., e.a. (2017). Effect of Disorder-Specific vs Nonspecific Psychotherapy for Chronic Depression: A Randomized Clinical Trial. JAMA Psychiatry, 74, 233-242.
Sempertegui, G.A., Karreman, A., Arntz, A., & Bekker, M.H. (2013). Schema therapy for borderline personality disorder: a comprehensive review of its empirical foundations, effectiveness and implementation possibilities. Clinical Psychology Review, 33, 426-447.
Taylor, C.D.J., Bee, P., & Haddock, G. (2017). Does schema therapy change schemas and symptoms? A systematic review across mental health disorders. Psychology and Psychotherapy, 90, 456-479.
Watson, J.C., & Bedard, D.L. (2006). Clients’ emotional processing in psychotherapy: a comparison between cognitive-behavioral and process-experiential therapies. Journal of Consulting and Clinical Psychology, 74, 152-159.
Wiersma, J.E., Schaik, D.J. van, Hoogendorn, A.W., Dekker, J.J., Van, H.L., Schoevers, R.A., e.a. (2014). The effectiveness of the cognitive behavioral analysis system of psychotherapy for chronic depression: a randomized controlled trial. Psychotherapy and Psychosomatics, 83, 263-269.
Young, J., Klosko, J.S., & Weishaar, M.E. (2003). Schema therapy: a practitioner’s guide. New York: Guilford Press.
Marcus Huibers, hoogleraar Klinische psychologie en Experimentele psychotherapie, Vrije Universiteit Amsterdam. Tevens verbonden aan de University of Pennsylvania (Philadelphia) en werkzaam als psychotherapeut bij GGZ inGeest Amsterdam. E-mail ■ m.j.h.huibers@vu.nl
Fritz Renner, junior research group leader, Department of Clinical Psychology and Psychotherapy, University of Freiburg.