Weerstand behoort tot de ingewikkeldste verschijnselen in de psychotherapie, zowel in theoretisch als in klinisch opzicht. Terwijl het begrip door sommigen wordt gezien als louter het gevolg van onhandig opereren door de behandelaar (Lange, 1987) is weerstand voor anderen het bolwerk rond de kern van de pathologie en dus een primair object van interventies. Van oorsprong spreekt men in de psychodynamische school over weerstand (Freud, 1904; Stone, 1972; Malan, 1983; Davanloo, 1990) en in de systeemtheorie over de homeostatische tendens (Bateson, 1972; Watzlawick, Weakland & Fisch, 1974), terwijl in de leertheorieën termen circuleren als persistentie tegen uitdoving (Dollard & Miller, 1950), weerstandsgedrag (Diepstraten, 1986), actieve vermijding (Bakker-de Pree, 1987) of men ziet weerstand als gevolg van het niet oproepen van de ‘oriënteerreflex’ (zie Orlemans, Eelen & Hermans, 1995, p. 75).
Weerstand kan zich in de beginfase manifesteren en de algehele behandelcontext betreffen (zie ook Stoffer, 2001b), maar ook veel later opduiken, bijvoorbeeld rond een bepaald thema in een goed lopende behandeling. In dit artikel wil ik ingaan op het laatste: er vindt een behandeling plaats die naar wens verloopt. De patiënt is gemotiveerd, de therapeut betrokken en hoopvol gestemd, de werkrelatie is goed en beiden hebben volledige overeenstemming bereikt over het behandelcontract. En dan opeens gaat het wringen: de patiënt lijkt op de rem te gaan staan en de therapeut snapt niet goed waar hij dit weerbarstig gedrag ‘aan te danken heeft’. In een niet in tijd gelimiteerde, ontdekkende psychotherapie is dit geen probleem, integendeel: weerstandrijke periodes zijn vaak voorboden van belangrijke ontdekkingen. Maar in veel andersoortige behandelingen kan het sabotageachtige karakter van weerstand de therapeut soms tot wanhoop drijven.
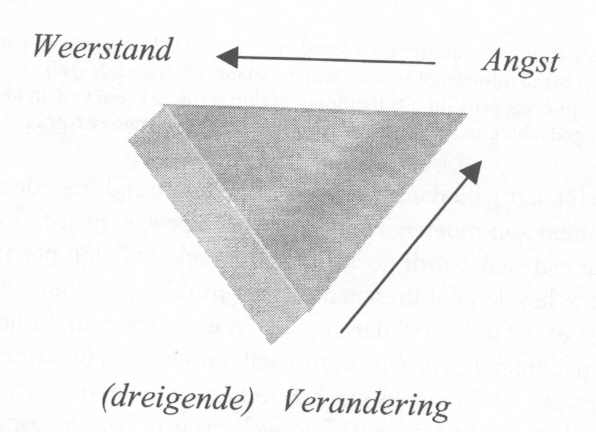
Ik zal pogen dit fenomeen nader te verklaren en vervolgens beschrijven hoe in een vroeg stadium op deze vorm van weerstand geanticipeerd kan worden. Ik baseer mij daarbij op begrippen en technieken rond het dilemma van de verandering die aan het Nathan Ackerman Institute te New York zijn ontwikkeld door Peggy Papp en haar collega's (Papp, 1980a; 1980b; 1983). Papp ging al snel weer andere fenomenen bestuderen (zie bijvoorbeeld Papp & Imber-Black, 1996), waardoor zij een matig verklaarde, weinig verfijnde en als paradoxaal beschreven interventie naliet, die desondanks aan kracht niets verloren heeft. Deze lacune poog ik op te vullen met begrippen die David H. Malan in dezelfde periode beschreef in zijn klassieker over individuele psychotherapie (Malan, 1983). Hoewel ook de ideeën van Malan sindsdien geëvolueerd zijn, helpt zijn conflictdriehoek om de interventie van het dilemma van de verandering theoretisch inzichtelijk te maken. Met dit inzicht kan zij nauwkeurig voorbereid en congruent gepresenteerd worden, zodat de patiënt inzicht in maar ook regie over de angsten krijgt die aan de weerstand ten grondslag liggen.
Veel therapeuten worden regelmatig onaangenaam verrast door het contrast tussen enerzijds de stelligheid waarmee de patiënt bij binnenkomst verklaart er alles voor over te hebben om van zijn klachten af te komen (‘al moet ik op mijn knieën naar Rome’) en anderzijds de kracht waarmee diezelfde patiënt zich ertegen lijkt te verzetten de gewenste verandering werkelijk in gang te zetten.
De heer Gerritsma, een 43-jarige belastingconsulent, gehuwd en vader van drie kinderen in de middelbare schoolleeftijd, wordt op zijn verzoek verwezen door de huisarts. Sinds anderhalf jaar raakt hij toenemend en zonder duidelijke aanleidingen betrokken bij vechtpartijen in cafés, veelal na consumptie van forse hoeveelheden alcohol. Nadat hij een nacht in de politiecel had moeten doorbrengen, was voor hem de maat vol: ‘ik ken mezelf niet meer’. Dit komt overeen met de anamnese: patiënt was noch met overmatig alcoholgebruik noch met geweldsdelicten bekend. Integendeel: zijn bestaan imponeert juist door een hoog huisje-boompje-beestjegehalte. Op navoelbare wijze vertelt hij hoe tevreden hij is met alles wat zijn vrouw en hij samen hebben opgebouwd. Hij spreekt met veel affectie over zijn gezin en is doodsbang zijn geluk door dit gedrag kapot te maken. Hij is de wanhoop nabij en zegt er alles voor over te hebben om deze periodieke escapades onder controle te krijgen.
De therapeut vindt geen aanknopingspunten voor onderliggende problematiek, ook niet wanneer in het tweede gesprek de man en vrouw samen aanvullende informatie geven. De therapeut besluit tot een gedragsgerichte aanpak. Hij legt patiënt zijn werkwijze uit en ze komen overeen in een tiental gesprekken een ‘terugvalpreventieprogramma’ (Mulder, 1995) te ontwikkelen. Patiënt gaat zichtbaar hoopvol gestemd akkoord en bij het afscheid krijgt de therapeut een ferme handdruk met een ‘Graag tot volgende week’. Ze spreken af dat hij de komende week enig voorbereidend huiswerk zal doen.
Patiënt verschijnt niet op de volgende afspraak. Twee weken later verontschuldigt hij zich hiervoor: hij was de afspraak glad vergeten. Hij neemt een afwachtende houding aan en als de therapeut vraagt naar het huiswerk blijkt hij de afgelopen weken dermate veel te hebben moeten overwerken, dat hij aan de kwestie niet is toegekomen.
Ik ben het eens met Lange (1987) dat de therapeut zich, alvorens te concluderen dat hier sprake is van weerstand bij de patiënt (waarbij Lange lijkt te suggereren dat therapeuten weerstand en ongemotiveerdheid over één kam scheren), eerst dient af te vragen of hij de gesprekken tot nu toe volgens de regelen der kunst heeft gevoerd, evenals uiteraard of het hier reële belemmeringen bij de patiënt zou kunnen betreffen. Daarnaast dient hij na te gaan of hij voldoende aansluit bij de fase van het veranderingsproces waarin de patiënt zich bevindt (Prochaska, Norcross & DiClemente, 1994; Prochaska, 1995). Maar als al deze vragen niet tot nieuwe gezichtspunten leiden, is het legitiem te veronderstellen dat het hier krachten betreft in de patiënt of zijn systeem, die de verandering tegenhouden. In bovenstaand voorbeeld nam tijdens de intake de demoralisatie van de patiënt af en er waren signalen van een beginnende goede werkrelatie die strookten met de betrokken houding bij de therapeut. Bovendien leek de onderhandeling over het behandeldoel (zie ook Van Audenhove & Vertommen, 1984; Van Audenhove 1995) tot wederzijdse overeenstemming en een ‘oriënteerreflex’ te hebben geleid. Wat was er gebeurd met deze gemotiveerde patiënt?
In die zin is weerstand dus een interactief verschijnsel: een poging om te ontsnappen aan de angst voor de (gevreesde) gevolgen van een (dreigende) verandering. Deze dreiging wordt geïnduceerd door de therapiecontext in het algemeen en wordt groter naarmate de therapeut in de richting van het overeengekomen behandeldoel gaat werken. Het is deze angst die in veel gevallen ten grondslag ligt aan de vorm van weerstand waarover we hier spreken. Aan de door de patiënt gewenste verandering hangt in zijn (of haar) beleving een afschrikwekkend prijskaartje. Dat is wat Papp ‘het dilemma van de verandering’ noemt. Weerstand wordt wel degelijk door de patiënt gegenereerd om verandering tegen te houden, maar in reactie op het therapeutisch handelen. Het betreft ongemotiveerdheid noch sabotage en het is in eerste instantie aan de therapeut om het dilemma van de verandering voor beide partijen zichtbaar te maken als een begrijpelijk en beheersbaar verschijnsel.
Als een patiënt beweert desnoods op zijn knieën naar Rome te willen om van zijn klachten af te komen is hij in het algemeen oprecht. Ook als in latere fasen van de behandeling weerstand opduikt, meent hij het waarschijnlijk nog. Maar hij ‘vergat’ te vermelden dat hij tevens doodsbang is. Complicerend is dat de patiënt in het algemeen hooguit een vage notie van deze angst heeft en veelal geen bewust contact met de aard en de achtergrond ervan, terwijl diezelfde angst zijn gedrag wel beïnvloedt. Hij kan de therapeut in deze fase dus niet helpen bij de schaduwzijde van het dilemma.
In het gesprek met de heer Gerritsma maakt de therapeut een pas op de plaats, nu het niet gelukt is om het enthousiasme van patiënt over de afgesproken werkwijze terug te krijgen. Als deze desondanks beweert nog steeds geheel achter hun plan te staan merkt de therapeut op dat ze misschien te hard van stapel lopen en bepaalde dingen over het hoofd zien: ‘Zou het kunnen dat er ook nadelen verbonden zijn aan een bestaan zonder vechtpartijen? Zouden die avondjes, hoe raar het ook klinkt, misschien ook iets opleveren voor u of voor anderen?’ Patiënt kijkt de therapeut aan alsof deze gek is, lijkt geëmotioneerd te raken over zo veel onbegrip en gaat vervolgens nog eens breed uitmeten wat een ellende – en niets dan ellende – hij zich de laatste jaren op de hals heeft gehaald. De therapeut besluit terug te keren van dit heilloze pad en eerst zijn gedachten te gaan ordenen, en maakt een volgende afspraak.
Het is gebruikelijk dat patiënten én hulpverleners veel tijd besteden aan de vraag wat de patiënt zou moeten doen om van zijn probleem af te komen. In tegenstelling tot wat vaak wordt gedacht, weten veel patiënten het antwoord wel. Het is aan te bevelen dat therapeuten zich minder bezighouden met de vraag ‘Wat moet er veranderen?’ dan met de redenen waarom dit nog niet is gebeurd. Waar patiënten het probleem meestal omschrijven in termen van ‘Ik kan niet..’ is het aan de therapeut om hen te helpen het verhaal compleet te maken. Dit komt meestal neer op ‘Ik kán wel, maar ik ben doodsbang voor…’.
Michelangelo beweerde slechts het overtollige steen van een rotsblok af te hoeven hakken om zo doende het reeds bestaande beeld te laten verschijnen. Evenzo bestaat onze taak er vaker uit dat wij onze patiënten de regie over hun invaliderende angsten voor een bepaalde verandering moeten teruggeven dan dat wij ze moeten vertellen wát ze dienen te veranderen. (Een uitzondering valt wellicht te maken voor mensen met problemen die evident te herleiden zijn tot vaardigheidstekorten.)
Bij het zoeken naar het dilemma van de verandering moet de therapeut het meestal zonder de hulp van de patiënt stellen. Hoewel hij aanknopingspunten krijgt uit de anamnese en de contactname van de patiënt is het tijdverspilling mensen te vragen om datgene onder woorden te brengen wat vanwege angst of schaamte ontoegankelijk voor hen is. Vaak zijn niet begrijpende blikken het gevolg, zoals in het geval van de heer Gerritsma, of patiënten komen met een redenering waarmee zij zichzelf al geruime tijd op een dwaalspoor hebben weten te zetten. Een voorbeeld van alledag:
Van de mensen die vertellen het al jarenlang niet naar de zin te hebben op hun werk imponeert een deel door de combinatie van compassie oproepende verhalen over overvraagd en ondergewaardeerd worden én een ijzeren onverzettelijkheid om kansen op alternatieven niet te benutten, zelfs als ze een aantrekkelijke vacature bijna op een presenteerblaadje krijgen aangeboden. De verbaasde, soms onthutste toeschouwer krijgt desgevraagd een verklaring in de sfeer van pensioenbreuk, meer reistijd of geen onmiddellijke aanstelling voor onbeperkte tijd – allemaal begrijpelijk, maar voelbaar niet in verhouding tot de geschetste extreme lijdensdruk.
Wellicht heeft het dilemma van de verandering bij een aantal van deze mensen een dieper, existentiëler karakter: angst voor verlies van hun huidige status, van hun bekende werkomgeving met vastgelegde interpersoonlijke hiërarchie, angst voor terugkomst van oude neurotische angsten (‘Daar ben ik opeens de jongste bediende en moet ik weer van alles leren.’), enzovoort. Stuk voor stuk overigens begrijpelijke aarzelingen, maar kennelijk worden hier toch meer angst en schaamte opgewekt dan een pensioenbreuk rechtvaardigt.
Samengevat: het dilemma van de verandering verwijst naar de combinatie van een bewust, oprecht en krachtig gevoelde wens naar een bepaalde verandering en een minder bewuste, maar even krachtige angst voor de vermoede negatieve gevolgen van die verandering. Het is dit verschil in toegankelijkheid van beide elementen, dat de patiënt in de geblokkeerde positie brengt die wij ‘weerstand’ noemen. Zonder deze weerstand was hij immers wel in staat om bewust de balans op te maken en een besluit te nemen over wel of niet veranderen.
Met figuur 1, waarin verandering leidt tot angst en vervolgens tot weerstand, voor ons geestesoog zien we bij een aantal behandelingen het volgende patroon ontstaan: nadat patiënt en therapeut de intake- en onderhandelingsfase goed zijn doorgekomen, ontplooit de therapeut in het algemeen initiatieven in de richting van de gewenste verandering. Of hij nu een observatieopdracht geeft, de patiënt vraagt een nieuwe zienswijze eens te overwegen of hem alleen maar vraagt wat hij als eerste kleine stap zou willen bereiken – in de ogen van de patiënt maakt het niet zo veel uit: deze ziet slechts een therapeut die hem naar het honk van de verandering tracht te lokken. Dit roept de eerder beschreven, nauwelijks toegankelijke angst op die de patiënt in paniek naar het honk van de weerstand doet snellen. Hoe luider de therapeut de schoonheid van het veranderde bestaan bezingt, des te angstiger wordt de patiënt en des te dieper graaft deze zich in op het honk van de weerstand, totdat de therapeut schor, ontmoedigd en iets over ‘ongemotiveerdheid’ mompelend het veld verlaat.
De interventie van het dilemma van de verandering poogt een andere opstelling in het veld te creëren. Nadat beide partijen in de intake vrijblijvend het honk van de verandering hebben bezichtigd en zijn overeengekomen dat dit een aantrekkelijk vertrekpunt is, poogt de therapeut zo snel mogelijk op de positie van de angst te komen om de patiënt – geheel belangeloos! – te informeren over wat daar te beleven valt. Vervolgens wacht de therapeut af; het initiatief is nu aan de patiënt, welke vorm dat initiatief ook aanneemt.
De therapeut van de heer Gerritsma heeft zijn probleem uitvoerig kunnen overdenken. Op zoek naar het dilemma van de verandering heeft hij enige tijd stilgestaan bij het overlijden van diens moeder, zo’n twee jaar geleden. Patiënt was zeer aan haar gehecht en mist haar nog vaak. De vader leeft nog, maar gaat fysiek zienderogen achteruit. Zouden de agressieuitbarstingen een gestagneerd rouwproces moeten maskeren? De therapeut stemt deze mogelijkheid af: het klopt niet met zijn indrukken in de gesprekken. Toch laat het thema hem niet los en hij denkt steeds vaker na over de vader. Hij associeert door en zo bekruipt hem het vermoeden dat patiënt de laatste jaren, wellicht geluxeerd door het lot van zijn ouders, steeds angstiger is geworden voor zijn eigen afnemende vitaliteit en wellicht zelfs viriliteit. En dat, terwijl zijn eigen kinderen als jongvolwassenen steeds meer in de bloei van hun leven terechtkomen en hem vermoedelijk minder nodig hebben.
De therapeut voelt dat dit een belangrijk punt is en hem schieten steeds meer beelden uit de gesprekken met de heer Gerritsma te binnen die deze hypothese ondersteunen: diens woordgebruik, de veelvuldige seksueel getinte grapjes en het wat doodse gevoel dat de therapeut ervoer bij het overigens oprecht geschilderde gezinsgeluk. Ook de aangemelde klacht krijgt hierdoor meer betekenis: misschien probeert patiënt zichzelf met zijn drinken en agressieve gedrag wel te bewijzen dat hij ‘nog steeds de hele wereld aankan’?
In het volgende gesprek vertelt de therapeut dat hij niet meer zeker weet of hun plan wel zo goed is. Hij vreest namelijk dat er aan de afname van het probleemgedrag wel eens een afschuwelijk prijskaartje zou kunnen hangen. Opeens werd hem duidelijk dat patiënt wel eens het gevoel zou kunnen krijgen dat zijn leven als het ware voorbij is: wat heeft hij dan nog over aan jeugdige en ‘ondeugende’ dingen? Wat rest nog van de man die vroeger zo graag uitging, onverwachte dingen deed en graag en met succes flirtte met alle leuke vrouwen in zijn omgeving? Is patiënt in dat geval niet veel verder van huis?
Met een houding die al deze twijfels onderstreepte, leunde de therapeut vervolgens achterover en wachtte belangstellend de reactie van patiënt af.
De interventie rond het dilemma van de verandering beoogt een aantal doelen. Allereerst wordt gepoogd patiënten inzicht te geven in hun innerlijk conflict – dat per definitie gedeeltelijk onbewust is. De veronderstelling is dat zij een grotere keuzevrijheid verwerven wanneer zij al hun belangen openlijk onder ogen kunnen zien. Hoewel ik het nog nooit heb meegemaakt, is het theoretisch denkbaar dat een patiënt, wanneer hij het door de therapeut benoemde prijskaartje herkent, zich een ongeluk schrikt en besluit van het streven naar verandering af te zien. Het moge duidelijk zijn dat de interventie dus geenszins paradoxaal bedoeld is, hoewel Papp (1980a, 1983) haar aanvankelijk nog wel zo omschreef. Bij een paradoxale interventie wordt de patiënt verteld dat hij iets moet doen, zodanig dat de verwachting is dat hij het niet of juist het tegenovergestelde zal doen. Maar in dit geval wordt juist op betrekkingsniveau het tegengestelde beoogd: hoe strategisch ook gepresenteerd, de bedoeling van het dilemma van de verandering is dat de patiënt in een actieve, regisserende positie belandt, terwijl hij tot nu toe min of meer door zijn innerlijk conflict werd geregeerd. En of hij vervolgens met dit nieuwe inzicht de aanvankelijk gewenste verandering wel of niet wenst door te zetten is een keuze, die de therapeut dient te respecteren.
Of de therapeut een dilemma goed gekozen heeft, wordt duidelijk uit de reactie van de patiënt: geeft deze blijk van een louter intellectuele belangstelling voor dit psychodynamische of systemische verschijnsel, dan kan de therapeut zonder meer concluderen dat hij fout zit. Een goed gekozen dilemma roept altijd een emotionele respons op bij de patiënt, zelden heftig maar wel herkenbaar: misschien wordt hij stil, slikt wat of pinkt een traan weg. Of hij verkiest de andere kant: hij wordt wat verontwaardigd en gaat zijn eigen angst bestrijden door minachting uit te drukken voor de kleinzielige angsten van zijn gesprekspartner.
De therapeut zag de heer Gerritsma gedurende zijn verhaal wat verstillen en verstrakken, maar tijdens de stilte die volgde, verkleurde deze enigszins en ging steeds meer rechtop zitten: ‘Wou u nou zeggen dat ik zo’n eikel ben, dat ik mijn hele gezin in de afgrond stort om nog een beetje de puber te kunnen uithangen?’
De therapeut kon patiënt rustig en oprecht uitleggen dat hij hem geen ‘eikel’ vond, integendeel: ‘Ik probeer iets te zeggen over gevoelens die veel menselijker en begrijpelijker zijn dan gewoon maar de puber willen uithangen. Ik heb het over volwassen verdriet om de dingen die nooit meer terugkomen, dat soms verschrikkelijk is om onder ogen te zien.’
Het spreekt voor zich dat het dilemma van de verandering altijd op deze respectvolle en zo nodig verontschuldigende toon verwoord dient te worden. Op dit punt kan de patiënt uit twee richtingen kiezen. Hij kan de juistheid van het dilemma beamen; het benoemde gevoel (verdriet, boosheid of angst) wordt voelbaar en er ontstaat een onderhandeling over wat te doen: voortgaan met de afgesproken veranderingsgerichte onderneming, waarbij beide partners voortdurend zullen opletten of de emotionele ‘prijs’ nog te verdragen is, óf eerst preventieve maatregelen treffen tegen de risico's dan wel de onderneming zelfs compleet afblazen?
De tweede mogelijkheid is dat de patiënt zijn angsten gaat bestrijden door ze niet als de zijne te erkennen, maar enigszins minachtend af te doen als beren op de weg in de ogen van de therapeut. (Dit is natuurlijk iets anders dan een overtuigende ontkenning die wijst op een onjuist gekozen dilemma.) In het laatste geval komt de therapeut in een moeilijke positie: hij heeft zich enerzijds geëngageerd met het – ook voor hem hoopgevende – behandeldoel, maar is anderzijds overtuigd geraakt van de risico's van de onderneming. Hij kan dus geen eenduidige positie innemen.
Er is behoefte aan een derde partij.
In veel Griekse tragedies maken wij kennis met het koor: een verzameling perifere beschouwers die de keerzijde van menige emotionele medaille benadrukken. Zijn de spelers hoogmoedig, het koor voorspelt de val. Lijkt de strijd tegen het kwaad hopeloos verloren, dan bezingt het koor een oud verhaal met rechtvaardige afloop. Zindert het toneel van prematuur optimisme, het koor pepert de spelers in hoe lang de tocht nog zal duren.
Opnieuw de verdienste van Peggy Papp: zij is het behandelteam experimenteel als Grieks koor gaan inzetten bij de presentatie van het dilemma van de verandering. Dat team kan ofwel fysiek aanwezig zijn in de spreekkamer of achter de doorkijkspiegel, ofwel door de therapeut in het gesprek met zijn patiënt geciteerd worden: het Griekse koor ‘op afstand’. De laatste variant komt erop neer dat de therapeut de patiënt uitlegt dat er in het teamoverleg een verschil in visie is ontstaan over het door hen tweeën afgesproken behandelplan. Toen hij zijn collega's hierover welgemoed vertelde, waren zij enorm geschrokken van het risico dat in hun ogen kleefde aan het welslagen van de onderneming. De therapeut vertelt vervolgens om welk risico het zou gaan. De vrees van het team was dat de patiënt na een geslaagde behandeling van de wal in de sloot zou belanden. Hoewel de therapeut zijn geloof in het oude plan niet geheel verloren heeft, zit de schrik hem nu een beetje in de benen.
De voordelen van de manoeuvre zijn duidelijk. De therapeut hoeft zich in de weerstandsdriehoek niet meer op een positie vast te leggen. Door zijn team op de punt van de angst te plaatsen kan hij, wanneer de patiënt op de positie van de verandering blijft staan, geïnteresseerd én belangeloos als intermediair fungeren. De beste timing van de interventie is: vóór een veranderingsgerichte en dus weerstand oproepende actie. Daar was het bij de heer Gerritsma te laat voor.
Mevrouw Pietersma, een 53-jarige huisvrouw, gehuwd en moeder van twee kinderen die inmiddels uit huis zijn, heeft hulp gezocht vanwege een voortdurende toestand van agitatie en prikkelbaarheid, die zij vooral uit naar haar man. Zij lijdt zichtbaar, zowel onder haar stemming als onder de effecten: ‘Wat hij ook doet, het is toch nooit goed in mijn ogen. En hij verdient het niet want eigenlijk is het een hartstikke goeie vent.’ Nadat in de intake een aantal zaken vastgesteld en uitgesloten zijn, wordt gekozen voor een individueel-systemische aanpak met een limiet van twaalf sessies. Geleid door de rijkdom aan constructieve ideeën van de patiënte zijn zij en haar therapeute overeengekomen te werken aan haar verlangen om haar wensen tegenover haar man uitnodigender te formuleren en op te houden hem enkel en alleen te vertellen wat er niet aan hem deugt. De therapeute vergroot de motivatie en de startblokpositie door met patiënte te fantaseren over wat dit nieuwe gedrag haar allemaal aan voordelen op korte en lange termijn zou kunnen opleveren. Als patiënte zichtbaar steeds enthousiaster wordt en om ‘handvatten’ vraagt, bedingt de therapeute even een pas op de plaats: in deze fase heeft zij de gewoonte met haar team te overleggen.
Twee weken later zit de therapeute er wat aarzelend bij. Het teamoverleg heeft haar aan het twijfelen gebracht. Toen zij de behandeling besprak, waren de collega's erg onder de indruk geraakt van het verhaal over haar ouders: over hoe haar moeder, op wie zij stapelgek is en die haar zo liefdevol heeft opgevoed, nog elke dag wordt getiranniseerd door de vader van patiënte en daar geen weerwoord op heeft; en over hoe patiënte daaronder lijdt en elke dag moeder bezoekt of opbelt, in de hoop haar een beetje vreugde te verschaffen. Het team maakte zich grote zorgen dat patiënte, als het haar zou lukken in haar eigen huwelijk een plezierige omgang tot stand te brengen, geen oog meer dicht zou doen uit schuldgevoel over haar moeder. Nu leed zij als het ware nog met moeder mee, maar straks? Wie zal straks nog begrijpen hoe moeder zich moet voelen? De collega's dachten dat zo’n toestand nóg erger zou zijn voor patiënte dan haar ongenoegen over haar man.
Ook hier weer de toon van respect voor de goede bedoelingen aan beide zijden van het dilemma. En ook hier weer de vragende, afwachtende houding van de therapeute in de hoop de patiënte daarmee een actieve regisseuse over haar eigen innerlijke conflict te maken. Omdat ook bij psychotherapie het primum non nocere (‘voorop staat: geen schade toebrengen’) geldt, kan de therapeut zelf soms even het honk van de weerstand aantikken.
Terwijl de therapeute de situatie van haar moeder schetste, had mevrouw Pietersma enige tranen weggepinkt. Maar bij de presentatie van het dilemma van de verandering was ze rechtop gaan zitten. De therapeute was nog niet uitgesproken of patiënte zei: ’Nou, zegt u die collega's maar dat mijn moeder niets liever zou willen dan dat Henk en ik weer gelukkig worden! Zij heeft altijd het beste voor mij gewild.’ Hierop beaamde de therapeute dat zij ook deze indruk had, maar dat het team niet vreesde voor moeders reactie, maar voor die van mevrouw zelf: een chic diner is geen pretje als je weet dat een dierbare omkomt van de honger, aldus het team. Tot ‘verbazing’ van de therapeute reageerde patiënte strijdlustig: niemand had er wat aan als er twee mensen ongelukkig waren; bovendien had ze haar moeder nu lang genoeg laten zien dat een vrouw niet over zich heen hoefde te laten lopen!
Na enig heen en weer gepraat zei de therapeute dat patiënte haar dermate had gerustgesteld dat ze toch het oude plan weer van stal durfde te halen, maar ze wilde de zorgen van het team niet zo maar naast zich neerleggen. Ze had wel enige ‘handvatten’ voor mevrouw, maar verzocht haar niet te hard van stapel te lopen: als de positieve veranderingen te snel zouden gaan en ze met de loyaliteit jegens haar moeder in de knoop zou komen, moest ze bellen om de volgende sessie te vervroegen.
Door het Griekse koor in het veld te brengen zijn de posities dus wezenlijk gunstiger geworden dan bij de eerder beschreven interactie, waarin de therapeut steeds actiever de verandering aanprijst of waarbij hij (of zij) zelf de angst poogt te verwoorden. In de tijd dat Papp experimenteerde met het Griekse koor was de inzet van het team als derde partij nog nauwelijks als strategische interventie gebruikt. De afgelopen decennia zijn indrukwekkende varianten ontwikkeld (Selvini Palazzoli, 1979; Andersen, 1987; Olthof & Rober, 2001), maar als het erom gaat om de presentatie van het dilemma van de verandering is het Griekse-koor-op-afstand naar mijn mening nog steeds de beste keuze (zie ook de nabeschouwing).
Papp en haar collega's waren zo onder de indruk van de therapeutische kracht van deze interventie dat ze haar aanvankelijk te pas en te onpas zijn gaan toepassen en dus ook met wisselend resultaat. Dat laatste komt naar mijn idee doordat er weinig aandacht is besteed aan de kwestie van de timing. Bij de ontwikkeling van het vijf-gesprekkenmodel, een vorm van ultrakorte therapie (Stoffer, 2001c), bleek het dilemma van de verandering een uiterst bruikbaar principe, mits de toepassing aan een aantal voorwaarden voldoet. De eerste is dat het dilemma uitermate specifiek moet zijn en gekoppeld aan een evenzo gespecificeerd en uitonderhandeld hoopgevend behandeldoel. De tweede voorwaarde betreft de timing, waarbij twee momenten van belang zijn.
Allereerst komt de interventie pas in zicht, wanneer de patiënt in de startblokpositie is gekomen: de demoralisatie moet zijn verdwenen en er is een voor alle partijen haalbaar, hoopgevend behandeldoel overeengekomen. Aan alles moet de therapeut merken dat de patiënt graag aan de slag wil. Op dat moment is het zaak het startpistool te laten zakken en een natuurlijke pauze te creëren (bijvoorbeeld simpelweg door een volgende afspraak te maken). De bedoeling is de veranderingsgerichte motivatie te vergroten en de vermoedelijk angst veroorzakende actie nog even buiten de deur te houden.
Vervolgens moet de therapeut, wanneer hij tijdens de volgende sessie onder verwijzing naar het Griekse koor het dilemma van de verandering heeft voorgelegd, afwachten. Alles staat of valt met de ruimte die patiënt nu krijgt om zijn eigen koers in dit nieuwe machtsvacuüm te bepalen. Soms zelfs moet de therapeut bereid zijn de betreffende sessie af te sluiten, opdat de patiënt thuis zijn gedachten kan ordenen en een positie kan kiezen. De bedoeling is mede om de complementaire rollen nu om te draaien ten faveure van de patiënt en het is zaak dit precaire proces niet te verprutsen.
De interventie was bij mevrouw Pietersma dus goed getimed, terwijl we bij de heer Gerritsma zagen dat het met vallen en opstaan allemaal maar net goed leek te gaan komen.
Het is niet altijd gemakkelijk om een dilemma te bedenken waarvan de behandelaar aanvoelt dat het een schot in de roos is, te meer omdat er verschillende angsten kunnen spelen op meerdere niveaus. Het is in deze fase dat therapeuten haast niet zonder hun team of intervisiegroep kunnen om te brainstormen over het dilemma, waarbij zowel gebruik gemaakt wordt van de anamnese en informatie over het huidige leven van de patiënt als van diens wijze van contact leggen in de therapie. Hoe adequaat de suggesties van het team soms ook lijken te zijn, de therapeut is uiteindelijk de enige die op grond van zijn contact met de patiënt kan aanvoelen wat een bruikbaar dilemma is (zie ook Stoffer, 2001a).
| 1. |
Verlies van materieel gewin: dit doet denken aan het oude begrip ‘ziektewinst’ (zie ook Bömer, 1984). Sommige problemen brengen
begunstigingen met zich mee; het verlies ervan kan de patiënt in een lastig parket brengen. Dit kan nog verder reiken dan
bijvoorbeeld het verliezen van een uitkering. De problemen bij herintreding op de arbeidsmarkt, zoals het risico van stigmatisering
of het onvermogen nog aan de eisen te voldoen, kunnen heftige angsten met zich meebrengen en verandering tegenhouden. Dit
gaat ook op voor minder opvallende voordelen die kunnen kleven aan de positie van de patiënt.
|
| 2. |
Verschuivingen in het systeem: een geslaagde behandeling heeft altijd effect op grotere of kleinere systemen. Dit kan op allerlei
manieren onrust brengen. Een ouderbegeleiding, gericht op meer onderling overleg, kan bijvoorbeeld een gunstig effect hebben
op het probleemgedrag van het kind maar evengoed reeds lang begraven partnerconflicten weer tot leven wekken. Het is per geval
aan behandelaar en team om in te schatten of de altijd aanwezige systemische consequenties van een geslaagde behandeling problemen
zullen opleveren.
|
| 3. |
Genezen blijkt besmetten: een aantal problemen dat zich op het relationele vlak afspeelt, kan mede dienen om innerlijke angsten
of problematiek buiten de deur te houden. Zodra de oplossing binnen handbereik komt, doemt dus een veel grotere angst op.
Ook deze moet onder het beheer van de patiënt worden gebracht om verder te kunnen. Een eenzame vrouw die te kennen geeft te
veel door haar moeder in beslag te worden genomen, daardoor geen sociale contacten te hebben en hulp vraagt bij het loskomen
van moeder, zou diep in haar hart wel eens kunnen vrezen dat, in geval van succes, haar eigen onvermogen verantwoordelijk
blijkt voor haar isolement. Het omgekeerde komt ook voor: de patiënt die hardnekkig blijft beweren dat zijn somberheid geheel
en al aan zichzelf te wijten is, kan wanhopig pogen aldus een relationeel probleem af te dekken, omdat de hiermee gepaard
gaande separatieangst onverdraaglijk is.
|
| 4. |
Loyaliteitskwesties: als dierbaren langdurig lijden, zeker wanneer dit om dezelfde soort problemen gaat als waar de patiënt
mee kampt, is het geen eenduidig genoegen om door middel van een therapie op te knappen. De overlevenden van de holocaust
hebben ons ‘de last van het overleven’ doen begrijpen. De ‘last van de genezing’ kan evengoed een kracht zijn die verandering
tegenhoudt. Dit was een dilemma bij mevrouw Pietersma. Overigens kan verbetering ook tegengehouden worden wanneer men kampt
met de veronderstelling een aansteller te zijn geweest als de gemoedstoestand zo snel ten goede keert. Dit lijkt op het volgende
punt.
|
| 5. |
Devaluatie van het zelfbeeld: veel problemen – maar evengoed het verdwijnen ervan – hebben interactionele consequenties. Soms
vrezen patiënten dat zij in de ogen van anderen zullen devalueren als zij het door hen gewenste doel bereiken. Terecht of
onterecht, deze angst kan leiden tot een enorme weerstand. De patiënt die redenen te over heeft om zijn extreem agressieve
uitbarstingen onder controle te krijgen, vreest wellicht óók dat hij in geval van succes voor een ‘watje’ zal worden uitgemaakt
. De devaluatie kan ook dreigen in de ogen van de patiënt zelf, zoals het geval was bij de heer Gerritsma.
|
| 6. |
De klacht is een aanklacht: regelmatig voelen mensen zich onheus bejegend door anderen. Deze anderen zijn soms individuen
die bijvoorbeeld de patiënt verlaten of bedrogen hebben, maar vaker gaat het hier om groeperingen: de familie, de sportclub
of het werk. De patiënt heeft zich ingespannen, voelt zich niet erkend of slecht behandeld en kan met de agressie en onmacht
geen andere kant op dan ziek worden of zich ziek melden. Wanneer geen acceptabele manier van rehabilitatie gevonden wordt,
kan dit verbetering aanzienlijk in de weg staan. Als de patiënt na enige maanden opgeknapt het werk hervat, zou de baas kunnen
denken dat het dus allemaal wel meeviel. En dat was nu ook weer niet de bedoeling.
|
| 7. |
Oud verdriet komt boven: oud zeer kan zich in alle heftigheid aandienen wanneer actuele problematiek afneemt. Patiënten met
verwaarlozing, mishandeling en andere traumatische ervaringen in hun verleden ageren hun leed nogal eens uit door middel van
actuele gedragsproblemen. Het is zaak hen in dat geval te waarschuwen voor de effecten van de gewenste verandering. Nog meer
dan bij de andere sjablonen, dient men met dit dilemma echter spaarzaam, voorzichtig en vooral specifiek omschrijvend te werk
te gaan: het kan snel leiden tot clichés, die evengoed de patiënt behoorlijk uit balans kunnen brengen.
|
De bovenbeschreven sjablonen overlappen elkaar soms en er kan sprake zijn van meerdere dilemma's van verandering naast elkaar. Het is niet wenselijk de patiënt te bedelven onder een verzameling hersenbrekers. Men moet zoeken naar het dilemma dat vermoedelijk een emotionele reactie teweegbrengt én van dien aard is dat er in de behandeling zo nodig iets aan gedaan kan worden. Maar zoals gezegd, moet een dilemma in ieder geval altijd zijn gespecificeerd en gekoppeld aan het bereiken van het samen afgesproken behandeldoel.
En wat nu te doen ná de interventie rond het dilemma van de verandering? Eigenlijk niets bijzonders – gewoon ons werk, zou je kunnen zeggen. Het belangrijkste is dat de angsten die onderhuids actief waren en voor weerstand bij de patiënt zorgden, nu bovengronds zijn gebracht en bij daglicht bestreden kunnen worden. Want het zal duidelijk zijn dat de interventie niet beoogt om patiënten er toe aan te zetten ziek thuis te blijven, aan oude moeders vast te blijven zitten of onschuldige mensen in de kroeg in elkaar te slaan. Als het dilemma van de verandering goed is gekozen én als hij de patiënt maar voortdurend namens het team attendeert op de mogelijke risico's ervan en hem het laatste woord geeft, kan de therapeut zijn veranderingsgerichte suggesties aan de patiënt blijven voorleggen.
Het dilemma van de verandering presenteren met behulp van het Griekse koor is een ingewikkelde interventie, zowel wat betreft het vinden van een bruikbaar dilemma, de bedoeling en de presentatie van de techniek als de vermoedelijke werkzame factoren. Daarnaast oogt de interventie zeer manipulatief. Wat de werkzaamheid betreft, zien we allereerst een aantal van de gebruikelijke therapeutische factoren terug: het empathisch en respectvol benoemen van het dilemma door een behandelaar met wie inmiddels een goede werkrelatie is ontstaan, heeft een normaliserend en ik-versterkend effect. Als een gewaardeerde ander zich er ‘spontaan’ iets bij kan voorstellen, wordt het al een stuk minder beschamend en angstverwekkend. Tot zover een parallel met een weerstandsduiding in een goed lopend psychotherapeutisch proces. Dat daar ook nog een voltallig team aan te pas komt, stemt een groot aantal patiënten zeer tevreden, vanwege het gevoel serieus genomen en respectvol behandeld te worden. Patiënten nemen soms een rivaliserende, maar zelden een vijandige houding aan tegenover het team. Het doet hun zichtbaar plezier om, met de therapeut als bemiddelaar, het team van repliek te dienen (‘Zegt u maar dat ze weer veel te bezorgd waren’) en om zich te bewegen in deze heilzame driehoeksrelatie waarin ‘vader en moeder’ met elkaar van mening verschillen, maar evengoed respectvol naar elkaars standpunt luisteren. En dit louter uit zorg voor de belangen van hun ‘kind’, dat overigens steeds het laatste woord krijgt.
Zoals gezegd, vertonen patiënten grofweg twee soorten reacties op het voorgelegde dilemma van de verandering, mits het goed gekozen blijkt. De eerste reactie berust op erkenning van het conflict in deze vorm. Er is dus inzicht ontstaan, voorzichtiger opereren is het gevolg en therapeut en patiënt kunnen op de klassieke wijze verder met de behandeling. Bij de andere reactie wordt de benoemde angst niet verdragen, waarna een afweermechanisme wordt gemobiliseerd – vaak ontkenning, veelal gecombineerd met rationele debatten met de therapeut. Als blokkade hiertegen wordt het Griekse koor opgevoerd, waarbij de steeds beschreven variant van ‘het koor op afstand’ de mogelijkheid van hernieuwd debatteren – maar nu met het koor – uitsluit. Hierbij komt de patiënt in een positie waarbij wellicht primitievere, maar dynamischer afweermechanismen voor de hand liggen. Het Griekse koor biedt hem de mogelijkheid door middel van – een gedeeltelijk iatrogene – projectieve identificatie (Ogden, 1979; Stroeken, 2000) zijn angsten onder controle te houden: hoe hardnekkiger het koor vasthoudt aan zijn zorgen, des te meer de patiënt kan groeien in zijn kalme minachting voor deze angsthazerij. Dit werkt des te beter naarmate de angsten meer vroegkinderlijke wortels hebben en minder op de realiteit gebaseerd zijn. De splijting die hiermee gepaard gaat, doet sterk denken aan de wijze waarop Michael White (White & Epston, 1990; White, 1997) zijn patiënten weer regie tracht te geven door middel van externaliseren en vervolgens bestrijden van het gevreesde object.
Tot slot iets over de strategische presentatie van het dilemma van de verandering, die regelmatig de vraag oproept: hoe is de inzichtgevende, ja zelfs emanciperende pretentie te rijmen met de vorm van de interventie, die nogal manipulatief oogt? Op zichzelf is vooral de vraag opmerkelijk, alsof psychotherapie zonder manipulatie mogelijk zou zijn. Het is bovendien niet de patiënt die gemanipuleerd wordt maar de aard van de interactie en de context waarin de klachten betekenis hebben. Dat is namelijk de essentie van ons vak waarmee wij patiënten pogen te bieden waar zij voor komen: verlichting van hun klachten en vergroting van hun probleemoplossend vermogen.
Literatuur
Resistance and the dilemma of change. David Malan meets Peggy Papp