Over het algemeen wordt aangenomen dat jaarlijks ruim 10% van de bevolking hulp zoekt voor pijnklachten in het houdings- en bewegingsapparaat (Picavet, Schouten & Smit, 1996; Van Tulder, Koes & Bouter, 1995). Rugklachten komen het meest voor. De overgrote meerderheid van patiënten met acute rugpijn heeft een aspecifieke diagnose, dat wil zeggen dat geen behandelbare en objectiveerbare lichamelijke afwijking kan worden gevonden. De incidentie van rugklachten is vrij hoog: in de open populatie ervaart 60 tot 90% op enig moment in zijn/haar leven rugpijn (Waddell, 1987). Het verloop van de klachten is vrij gunstig. Een minderheid van de mensen met rugklachten zoekt hulp in de gezondheidszorg en verzuimt het werk. Van deze groep gaat driekwart weer binnen vier weken aan het werk. Bij een relatief kleine groep (circa 5%) houden de klachten aan, ook al worden daarvoor noch somatische noch psychische oorzaken gevonden. De kritieke fase ligt bij een klachtenduur van vier tot zeven weken. Patiënten die dan nog steeds arbeid verzuimen vanwege de rugklachten vormen een risicogroep die ernstig gevaar loopt een chronisch pijnsyndroom te ontwikkelen. Wanneer een werknemer drie maanden zijn werk verzuimt wegens rugklachten, heeft hij 50% kans om één jaar later nog steeds te verzuimen (Crook & Moldofsky, 1994). De relatief kleine groep van patiënten met chronische pijnklachten is verantwoordelijk voor 75 tot 90% van de maatschappelijke kosten voor rugklachten (Goossens, Evers, Vlaeyen, Rutten-van Molken & Van der Linden, 1999; Nachemson, 1992).
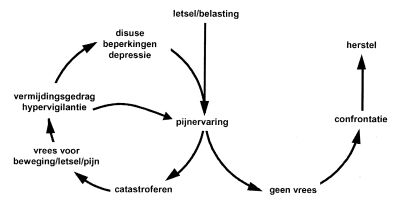
Hoe komt het dat een deel van de patiënten met acute klachten zich tot chronische patiënten ontwikkelt en het andere deel niet? Denkend vanuit een traditioneel ziektemodel zou men verwachten dat er bij deze groep meer biomedische bevindingen zijn dan bij de groep die eerder weer aan het werk gaat. Herneming van dagelijkse activiteiten zou slechts zinvol zijn wanneer de onderliggende weefselschade voldoende is hersteld. Te vroeg aan het werk gaan zou de kans op hernieuwd letsel en de daaruit voortvloeiende recidieven vergroten. Recente gegevens ondersteunen deze stelling niet. Sterker nog, Crook en Moldofsky (1994) tonen aan dat vroege werkhervatting bijdraagt tot vermindering van het verzuim op lange termijn. Redenen hiervoor zijn dat werkverzuim wegens rugpijn beïnvloed wordt door directe consequenties, zoals een (tijdelijke) pijnverlichting, verhoogde aandacht van anderen en de vermijding van onplezierige en gevreesde situaties of verantwoordelijkheden. Door afwezigheid op de werkplek worden de vereiste vaardigheden niet meer geoefend en onderhouden, waardoor een aantal gewoonten ontstaat dat samenhangt met de zogenaamde ‘ziekenrol’. Met andere woorden: de beperkingen die aanvankelijk worden beheerst door structurele en mechanische stoornissen komen geleidelijk onder controle van cognitieve en omgevingsvariabelen. Deze verschuiving vindt vrij snel plaats, vermoedelijk in de periode tussen vier en acht weken na het acute incident, en mogelijk zelfs eerder (Deyo, 1988; Philips & Grant, 1991). Uit een prospectieve studie in de huisartspraktijk bij 300 patiënten met acute lage-rugpijn bleek dat de overgrote meerderheid van de patiënten die na twee maanden niet waren hersteld chronische klachten ontwikkelden (Klenerman, Slade, Stanley, Pennie, Reilly, Atchison, Troup & Rose, 1995). Geconcludeerd kan worden dat pijn en de eventueel met pijn gepaard gaande beperkingen niet alleen worden bepaald door weefselschade, maar tegelijkertijd door psychologische en sociale variabelen (Fordyce, 1988; Turk & Rudy, 1988; Waddell, 1998). In dit artikel willen we ingaan op bevindingen die de stelling ondersteunen dat cognitieve en emotionele factoren sterk samenhangen met pijn en beperkingen in patiënten met lage-rugpijn. In het bijzonder willen we ingaan op één specifiek cognitief proces, namelijk de catastrofale interpretatie van pijn en de daarmee samenhangende aan pijn gerelateerde vrees.
Onderzoek naar de relatie tussen vrees en pijn is pas recent goed op gang gekomen. Lethem paste als een van de eersten een vreesvermijdingsmodel toe op chronische pijn (Lethem, Slade, Troup & Bentley, 1983). Centraal in dit model staat vrees voor pijn, waarbij in extremis twee responsen mogelijk zijn: vermijding en confrontatie. Vermijding leidt tot de instandhouding van de vrees en mogelijk zelfs tot de toename ervan resulterend in een fobische toestand. Confrontatie daarentegen vermindert de vrees, waardoor dagelijkse activiteiten sneller weer opgenomen kunnen worden. Behalve op pijn kan de vrees ook betrekking hebben op lichamelijke activiteiten die mogelijk pijn kunnen uitlokken. In dat geval wordt vrees gegeneraliseerd naar situaties die geassocieerd zijn met pijn. Vlaeyen (1991) vond in een steekproef van patiënten met chronische lage-rugpijn (CLRP) dat deze gemiddeld klinisch significant hoog scoorden op de schalen ‘sociale fobie’ en ‘agorafobie’ van de Fear Survey Schedule. De prevalentie van fobische klachten bij patiënten met chronische pijn is hoog (Asmundson, Norton & Jacobson, 1996). Waddell en medewerkers onderzochten door middel van de Fear-Avoidance Beliefs Questionnaire de invloed van vrees voor lichamelijke activiteit en werk op beperkingen in het dagelijkse leven bij CLRP-patiënten. Deze onderzoekers vonden dat vrees voor aan werk gerelateerde activiteiten veel sterker samenhing met ziekteverzuim dan biomedische variabelen zoals het anatomisch patroon, het tijdspatroon en de intensiteit van de pijn (Waddell, Newton, Henderson, Somerville & Main, 1993). Voor de irrationele vrees dat fysieke bewegingen kunnen leiden tot hernieuwd letsel introduceerde Kori de term ‘kinesiofobie’ (kinesis = beweging) en hij ontwikkelde tevens een korte vragenlijst, de Tampa Scale for Kinesiophobia, TSK, die inmiddels ook in het Nederlands is vertaald en gevalideerd (Kori, Miller & Todd, 1990). In recente experimenten is aan pijn gerelateerde vrees onderwerp van studie geweest bij patiënten met chronische lage-rugpijn. Zie voor een overzicht Asmundson, Norton en Norton (1999) en Vlaeyen en Linton (2000). De resultaten laten zich als volgt samenvatten.
‘Pijn op de borst, die de mogelijkheid van een plotse dood door een hartaanval kan aankondigen, is een zeer bedreigende ervaring, terwijl dezelfde intensiteit en duur van pijn in de vinger een vervelende ervaring is die snel wordt veronachtzaamd’ (Beecher, 1959, p. 165). Met deze uitspraak benadrukte Henry Beecher het belang van attributies (betekenistoekenning) in pijnwaarneming en -beleving. Als verwonding en pijn geassocieerd zijn met positieve gevolgen wordt er relatief weinig geleden. Een van de bekendste voorbeelden in de pijnliteratuur is de - inmiddels verboden - Indiase religieuze rite ‘Bagad’, waarin jonge mannen in een religieuze trance de oogst zegenen terwijl ze aan metalen haken hangen die in het vlees van hun rug bevestigd zijn. Ondanks een hoogstwaarschijnlijk formidabele nociceptieve input vertonen de deelnemers doorgaans geen tekenen van lijden: het is een eer uitverkoren te zijn, en de rite ondergaan opent de weg naar een goede toekomst (Morris, 1993).
Vanwege het diffuse karakter van pijn is er veel ruimte om de pijnbeleving persoonlijk in te kleuren. De cognitieve theorie van emoties gaat ervan uit dat cognitieve interpretatie van de situatie het meest bepalend is voor het ontstaan van emoties (Eysenck, 1997). De attributie ‘ik heb een ernstige rugaandoening’ kan gebaseerd zijn op de informatie dat zich in de familie herhaaldelijk ernstige rugaandoeningen hebben voorgedaan. Ook verkeerde interpretaties van de communicatie met hulpverleners (‘de specialist heeft na vele onderzoeken nog geen diagnose gesteld. Het zal wel zo ernstig met mij zijn dat hij nog niets heeft durven zeggen’) kunnen aanleiding geven tot catastrofale attributies. Wanneer de toegekende interpretatie niet berust op rationele gronden spreekt men van een denkfout. In feite geeft Beecher een illustratie van wat tegenwoordig een catastrofale misinterpretatie van lichaamssensaties wordt genoemd. Bij chronische pijn zijn er inmiddels voldoende aanwijzingen dat aan pijn gerelateerde cognities invloed hebben op de mate waarin individuen zich weten aan te passen aan de pijn (Jensen & Karoly, 1992; Jensen, Turner, Romano & Lawler, 1994).
In lijn met de suggestie van Beecher blijkt aan pijn gerelateerde vrees sterk geassocieerd met catastroferen, dat wil zeggen: een overmatige negatieve of bedreigende interpretatie aan pijn toekennen. Pijnvrije vrijwilligers met hoge scores op een maat voor catastroferen werden angstiger dan laag catastrofeerders, wanneer zij in een situatie werden geplaatst waarin mogelijk een intense experimentele pijnstimulus werd gegeven (Crombez, Eccleston, Baeyens & Eelen, 1998). Catastroferen over pijn blijkt ook een van de belangrijkste verschillen te zijn tussen mensen met rugpijn die een huisarts of specialist consulteren en diegenen die dat, ondanks vergelijkbare pijn, niet doen (Reitsma & Meijler, 1997). Catastrofale misinterpretaties blijken sterk samen te hangen met pijn, beperkingen in het dagelijks leven en onwelbevinden bij patiënten met chronische pijn (Severeijns, Vlaeyen, Van den Hout & Weber, 2001). Bovendien blijken in de open populatie catastroferende mensen met acute pijn meer dan tien keer zo veel kans te hebben dat zij zes maanden later nog beperkt zijn in hun dagelijks functioneren en dat zij wegens de pijnklachten medische specialisten raadplegen (Severeijns, Vlaeyen, Van den Hout & Picavet, aangeboden).
Volgens Philips (1987) ligt de anticipatie van pijn aan de basis van vermijdingsgedrag. Om meer inzicht te krijgen in de verschillende karakteristieken van vermijders en volhouders werd een groep patiënten met lage-rugpijn een vragenlijst voorgelegd waarin werd gevraagd om bij elk van elf rugbelastende bewegingen twaalf vragen te beantwoorden. Naast de beschrijving van de sensorische karakteristieken van de pijn die de activiteit uitlokte, beoordeelden de patiënten hoe ze doorgaans omgingen met de activiteit: vermijden, stoppen vóór pijn optreedt of verergert, of volhouden totdat de pijn dwingt om de beweging te beëindigen. Verder werd bij elke activiteit gevraagd naar de mate van aandacht voor lichamelijke sensaties, de controle over pijn, de vrees voor pijn, de vrees voor een rugletsel en de mate van beperking in het dagelijks leven. Nadat gecontroleerd was voor de verschillen in gerapporteerde frequentie en intensiteit van de pijn bleken vermijders meer aandacht voor sensaties in de rug, vrees voor pijn en vrees voor letsel te rapporteren dan de volhouders (Crombez, Vervaet, Baeyens, Lysens & Eelen, 1996). Vrees voor pijn en letsel blijkt dus nauw samen te hangen met vermijding. Wanneer patiënten met chronische rugpijn daadwerkelijk gevraagd wordt om een lichamelijke activiteit uit te voeren (zoals een tas tillen of flexie-extensiebewegingen op een fitness-apparaat) dan wordt de activiteit inderdaad significant korter of minder intensief uitgevoerd door de patiënten die hoog scoren op kinesiofobie dan door de laagscoorders. Pijnintensiteit of de toename van pijn tijdens activiteit blijken nauwelijks gerelateerd aan de taakuitvoering (Al-Obaidi, Nelson, Al-Awadhi & Al-Shuwaie, 2000; Crombez, Vlaeyen, Heuts & Lysens, 1999; Van den Hout, Vlaeyen, Houben, Soeters & Peters, 2001).
Vermijdingsgedrag ten gevolge van aan pijn gerelateerde vrees blijkt te generaliseren naar beperkingen in alledaagse activiteiten. Aan pijn gerelateerde vrees is namelijk een goede voorspeller van de zelfgerapporteerde mate van beperkingen in het dagelijks leven, en wel een betere voorspeller dan pijnintensiteit, biomedische bevindingen of algemene stemmingsmaten (Crombez en anderen, 1999; Vlaeyen, Kole-Snijders, Rotteveel, Ruesink & Heuts, 1995). De meeste van deze studies zijn cross-sectioneel, waardoor het niet mogelijk is uitspraken te doen over causaliteit. Het is theoretisch mogelijk dat de vrees niet de oorzaak, maar het gevolg is van de beperkingen. Er is echter een prospectieve studie bij een groep van 500 acute rugpijnpatiënten die zich voor het eerst aanmeldden bij de huisarts en dit onderzoek liet zien dat vrees en vermijding de beste voorspellers waren van de mate van beperkingen twee maanden later (Klenerman en anderen, 1995). Uit een prospectieve studie bij mensen met rugpijn, die niet langer dan drie weken arbeid verzuimden, bleek aan pijn gerelateerde vrees de beste voorspeller te zijn voor de mate waarin deze werknemers vier weken later nog steeds beperkt waren (Fritz, George & Delitto, 2001).
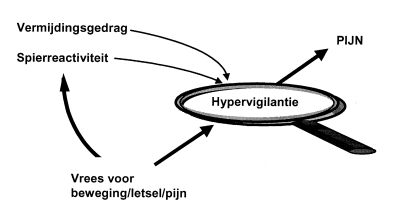
Hoewel het meeste onderzoek zich heeft toegespitst op de relatie tussen vrees en beperkingen zijn er ook aanwijzingen dat aan pijn gerelateerde vrees kan leiden tot een grotere ervaren pijnintensiteit, zowel in het dagelijks leven (McCracken, Faber & Janeck, 1998) als tijdens lichamelijk onderzoek (Hadjistavropoulos & LaChapelle, 2000) en fysieke prestatie (Van den Hout en anderen, 2001). Wat is het mogelijke mechanisme achter de relatie tussen aan pijn gerelateerde vrees en pijnervaring? In principe zou een indirect verband verondersteld kunnen worden: toenemende invaliditeit en een verslechterde conditie kunnen aanleiding geven tot een lagere pijndrempel en intolerantie voor activiteit. De tweede verklaring heeft te maken met de effecten van blootstelling aan persoonlijk relevante stressoren. Flor heeft aangetoond dat chronische rugpijnpatiënten die aan een persoonlijk relevante stresssituatie worden blootgesteld een toegenomen activiteit van de lumbale spieren laten zien, met mogelijk pijntoename als gevolg (Flor, Turk & Birbaumer, 1985). Er is echter ook een derde verklaring, namelijk de mogelijkheid dat verhoogde aandacht voor het lichaam een directe invloed op pijn heeft. Deze verklaring sluit aan bij cognitieve modellen van angst, die stellen dat angst en selectieve aandacht voor bedreigende signalen (hypervigilantie) nauw met elkaar verbonden zijn. Zie voor een overzicht onder anderen Eysenck (1997) en Rachman (1998). Als angst betrekking heeft op het lichaam, zoals bij aan pijn gerelateerde vrees het geval is, zal de aandacht vooral intern gericht zijn: de patiënt scant het lichaam op de aanwezigheid van potentieel bedreigende somatosensorische sensaties. Dit scanningproces kan vervolgens leiden tot toegenomen detectie en amplificatie van sensaties (Barsky & Klerman, 1983). Deze drie verklaringen worden hieronder nader toegelicht.
Een intuïtief voor de hand liggende veronderstelling is dat langdurige vermijding op den duur leidt tot verslechtering van de lichamelijke conditie. Nochtans zijn de resultaten van onderzoek op dit terrein weinig overtuigend. Sterker nog, het algemene beeld is dat patiënten met chronische rugpijn, in vergelijking met gezonde personen, geen verminderde lichamelijke conditie en geen lager energieverbruik laten zien (Verbunt, Westerterp, Van der Heijden, Seelen, Vlaeyen & Knottnerus, 2001; Wittink, Hoskins Michel, Wagner, Sukiennik & Rogers, 2000). Hoewel verder onderzoek gaande is, lijkt het erop dat niet zozeer een verminderde lichamelijke conditie door een lager activiteitenniveau in het geding is, maar dat wellicht de uitvoering van activiteiten is veranderd. Zo kan er sprake zijn van een gestoorde spiercoördinatie tijdens het bewegen. Watson, Booker, Main en Chen (1997) vonden dat bij patiënten met rugpijn aan pijn gerelateerde vrees samenhing met de afwezigheid van de zogenaamde flexion-relaxation response (FRR). De FRR is een plotselinge afname van spieractiviteit wanneer een individu vanuit een staande positie naar voren buigt. Dit betekent dat angstige rugpijnpatiënten hun spieren op een afwijkende manier zouden inzetten. Of deze afwijkende spiercoördinatie ook leidt tot een verhoogde pijn is nog onderwerp van verder onderzoek. Met andere woorden: tot nu toe is er geen ondersteuning voor de hypothese dat de relatie tussen aan pijn gerelateerde vrees en pijn gemedieerd zou worden door disuse.
Er zijn aanwijzingen dat bij CLRP-patiënten met vrees voor beweging/letsel spiertonus in de gestrekte rugspieren (musculus erector spinae) een rol speelt in de instandhouding van de pijnklachten. Tijdens een experiment waarin CLRP-patiënten naar een video keken waarop twee fysieke activiteiten te zien waren kregen de deelnemers de volgende instructie: ‘Kijk aandachtig naar deze bewegingen. Na afloop van de video zal u worden gevraagd een van beide daadwerkelijk uit te voeren’. Voor en tijdens de video-exposure werden elektromyogram(EMG-)metingen verricht. De resultaten waren als volgt. De EMG-waarden namen af, behalve voor de subgroep van bevreesde patiënten. De groep die geen afname in het EMG vertoonde, rapporteerde ook de meeste pijn tijdens een fysieke taak die direct volgde op de video-exposure (Vlaeyen, Seelen, Peters, De Jong, Aretz, Beisiegel & Weber, 1999). Toch waren de effecten vrij zwak en in een recente studie waarin twee extreme groepen van hoog- en laagangstige patiënten met rugpijn waren betrokken, konden de resultaten niet worden gerepliceerd. Het is dus nog maar de vraag of de relatie van aan pijn gerelateerde vrees en pijn gemedieerd wordt door veranderingen in spiertonus.
| 1. |
door het vermijdingsgedrag ontstaat een toenemend tekort aan afleidende stimuli;
|
| 2. |
de vrees gaat mogelijk (hoewel het onderzoek niet eensluidend is) gepaard met veranderingen in de spiertonus waarvan de lichaamssignalen,
naast de aanwezige pijn, onderwerp kunnen zijn van de aandachtsfocus (zie figuur 1).
|
In een prospectief opgezette elektronische dagboekstudie willen we de relatie tussen aan pijn gerelateerde vrees, aandacht en pijnintensiteit verder gaan onderzoeken.
Waar komt catastroferen en aan pijn gerelateerde vrees vandaan? Er zijn aanwijzingen dat patiënten met een hoge mate van anxiety sensitivity (angst voor lichamelijke symptomen die met angst gepaard gaan) kwetsbaarder zijn voor het ontwikkelen van aan pijn gerelateerde vrees wanneer zij een pijnepisode meemaken (Asmundson & Norton, 1995). Verder bestaat er een vermoeden dat catastroferende gedachten over de pijn mede tot stand worden gebracht door de houding van de direct betrokken behandelaars. Zo stelden Rainville, Bagnall en Phalen (1995): ‘De overtuigingen van patiënten (en tegelijk ook hun niveau van beperkingen in het dagelijks leven) zouden wel eens een afgeleide kunnen zijn van de geprojecteerde attitude en overtuigingen van de hulpverleners’ (p. 288). Inderdaad zijn er aanwijzingen dat behandelaars met een biomedische oriëntatie tegenover lage-rugpijn geneigd zijn om zelf ook terughoudender te staan tegenover bijvoorbeeld de uitvoering van fysieke activiteiten door hun patiënten dan hun meer biopsychosociaal georiënteerde collegae (Houben, Ostelo, Vlaeyen, Wolters, Peters & Stomp-van den Berg, in voorbereiding). In vervolgonderzoek willen we nagaan in welke mate de attitude van behandelaars tegenover rugpijn ook invloed heeft op het effect van bijvoorbeeld een fysiotherapeutische behandeling van patiënten met rugpijn.
Tijdens het consult met een patiënt die zich met een nieuwe episode rugpijn aanmeldt, zal het niet alleen van belang zijn na te gaan wat de reden van het consult is, maar eveneens de aandacht te richten op die aspecten van de pijnklacht waarover de patiënt zich (ernstig) zorgen maakt. Met andere woorden: welke betekenis kent hij toe aan de pijn en in welke mate ziet hij deze als bedreigend? Is er sprake van catastrofale misinterpretaties van lichamelijke sensaties? Niet altijd komen patiënten snel over de brug met deze piekerthema's en is expliciet navragen noodzakelijk. Er zijn inmiddels korte vragenlijsten beschikbaar die ook in de eerste lijn kunnen worden afgenomen. Voorbeelden hiervan zijn de Nederlandse versies van de Pain Catastrophizing Scale (13 items over catastroferen over de pijn: Sullivan, Bishop & Pivik, 1995; Van Damme, Crombez, Vlaeyen, Goubert, Van den Broeck & Van Houdenhove, 2000) en de Tampa Scale for Kinesiophobia (17 items over de overtuiging dat beweging kan leiden tot hernieuwd letsel: Miller, Kori & Todd, 1991; Goubert, Crombez, Vlaeyen, Van Damme, Van den Broeck & Van Houdenhove, 2000). Bij hoge scores kan worden overwogen om gebruik te maken van de fotoreeks dagelijkse activiteiten. Het betreft een reeks van 98 foto's met alledaagse activiteiten waarbij de patiënt kan aangeven in welke mate hij denkt dat deze schadelijk kunnen zijn voor zijn rug. Daarnaast is er nog de Nederlandse versie van een screeninglijst die ontwikkeld is om psychosociale risicofactoren op te sporen, de zogenaamde yellow flags (Linton & Hallden, 1998; Kole-Snijders, Sillen, Willen, Heuts & Vlaeyen, 2000). Het gaat om een relatief korte lijst die reeds in de eerste lijn is toegepast. Het spreekt voor zich dat een dergelijke analyse van irrationele cognities pas kans van slagen heeft wanneer aan een aantal basisvoorwaarden is voldaan: de arts neemt rustig de tijd en de pijnklacht wordt serieus genomen, ook in afwezigheid van biomedische afwijkingen.
Naar analogie van de effectiefste behandeling van fobieën, de stapsgewijze blootstelling aan het gevreesde, lijkt exposure in vivo bij de groep van patiënten met pijnklachten ook het meest aangewezen. De graduele exposure in vivo-behandeling wordt uitgevoerd in drie stappen: cognitief gedragsmatige analyse, educatie en graduele exposure in vivo met gedragsexperimenten (De Jong, Vlaeyen, Geilen & Heuts, 2000; Vlaeyen, De Jong & Crombez, 2000).
De meeste patiënten met lage-rugpijn verwachten een medische diagnose voor hun klachten. Dat betekent dat de arts in die gevallen te maken heeft met een ‘goed nieuws’-gesprek: lichamelijke schade ontbreekt namelijk. Er wordt ondubbelzinnige informatie verschaft over het verschil tussen specifieke en aspecifieke rugklachten, met de nadruk op het goedaardige karakter van de frequentste vormen van rugpijn. Bij voorkeur hanteert de arts of specialist een acceptabele verklaring voor de klachten die meteen ook verwijst naar de toepassing van zelfmanagementstrategieën. In plaats van negatief advies te bieden, zoals ‘u kunt het beter rustig aan doen’, is het belangrijk om concrete adviezen te verstrekken over de manier waarop dagelijkse activiteiten voortgezet kunnen worden. Turner (1996) stelt voor om de analogie met griep te gebruiken: deze kwaal komt vaak voor, is in de regel niet gevaarlijk en gaat meestal vanzelf weer over. De patiënten krijgen te horen dat rugpijn een veel voorkomende klacht is die men zelf kan leren beheersen, en geen ernstige aandoening waarbij een angstvallige bescherming nodig is. Het consult kan worden ondersteund met foldermateriaal, zoals het in Engeland ontwikkelde Back book, waarvan nu ook een Nederlandse versie in ontwikkeling is (Goossens, Vlaeyen, Portegeijs, De Vet & Weber, 2000). In gevallen waarin de overtuiging van de patiënten dat er wel degelijk iets ernstigs fout is, gebaseerd is op informatie van diagnostisch materiaal (bloedonderzoek, röntgenfoto's, MRI) wordt door de arts extra aandacht besteed aan de misvatting dat een afwijking op een foto altijd op een ernstige stoornis zou wijzen en aan het herhaaldelijk geconstateerde feit dat ook bij mensen zonder rugklachten afwijkende diagnostiek gevonden kan worden.
Een van de technieken om vrees te reduceren is blootstelling aan datgene wat men vreest. Voor patiënten met rugpijn zijn het vaak fysieke activiteiten die worden vermeden omdat ze als ‘gevaarlijk’ beschouwd worden. Tijdens een graded activity-interventie, die gebaseerd is op de operante leertheorie, worden patiënten in de gelegenheid gesteld stapsgewijs het activiteitenniveau te vergroten, startend van een laag niveau en opbouwend naar een vooraf vastgesteld doel. Essentiële onderdelen zijn de bepaling van de basislijn en van een functioneel doel, en de positieve bekrachtiging van elke toename in de richting van het doel. Eerst wordt een basislijnniveau bepaald, waarbij patiënten gedurende een aantal zittingen een activiteit uitvoeren tot het moment waarop ze vanwege de pijn wensen te stoppen (Kole-Snijders, Vlaeyen, Goossens, Rutten-van Molken, Heuts, Van Breukelen & Van Eek, 1999). Vervolgens worden patiënten door hun omgeving positief bekrachtigd voor elke toename van het activiteitenniveau, startend bij een niveau dat lager is dan het gemiddelde van de basislijn. Hoewel angstreductie niet het hoofddoel is, blijkt dat een graded activity-programma bij werknemers die recent hun werk wegens rugpijn verzuimden, leidde tot een aanzienlijke vermindering van hun aan pijn gerelateerde vrees (Van den Hout, Vlaeyen, Heuts, De Vet, Sillen, Willen, Wijnen & Passchier, aangeboden).
Exposure in vivo is de effectiefste behandeling voor de meeste angststoornissen. Bij diepgewortelde irrationele cognities dat activiteiten schadelijk kunnen zijn voor de rug (bijvoorbeeld bij hoge scores op de eerdergenoemde TSK) is een graded activity-benadering ontoereikend. Het is dan noodzakelijk in te gaan op de individuele aspecten van deze cognities door een exposure in vivo-behandeling met gedragsexperimenten. Deze behandelvorm is gebaseerd op het principe dat angst afneemt als de patiënt wordt blootgesteld aan en niet vlucht uit de situatie. Exposure-opdrachten worden meestal gegeven in opklimmende moeilijkheidsgraad. Essentiële onderdelen van een exposure in vivo-benadering is de samenstelling van de angsthiërarchie en de systematische blootstelling aan de angst oproepende stimuli volgens deze hiërarchie. Belangrijk is dat de patiënt blootgesteld blijft aan de situatie tot het moment waarop de angst is afgenomen, met andere woorden: tot het moment dat habituatie heeft plaatsgevonden.
| 1. |
de patiënt formuleert een hypothese;
|
| 2. |
er wordt een experiment ontwikkeld;
|
| 3. |
het experiment wordt uitgevoerd en geëvalueerd.
|
Op deze manier worden nieuwe conclusies getrokken over relaties tussen gebeurtenissen.
Empirische studies naar de effectiviteit van exposure in vivo met gedragsexperimenten zijn recent op gang gekomen. In een eerste gecontroleerde studie onderzochten wij het effect van graduele exposure in vivo door deze te vergelijken met een gangbaarder (operante) graded activity-benadering (Vlaeyen, De Jong, Geilen, Heuts & Van Breukelen, 2001). Een experimenteel single case cross-over design werd toegepast waarin vier patiënten na een basislijnperiode aselect werden toegewezen aan één van twee interventies. In interventie A kregen de patiënten eerst de exposure in vivo en vervolgens de operante graded activity. Bij interventie B werd de volgorde omgekeerd. Daarnaast kregen alle patiënten een regulier revalidatieprogramma met onder meer educatie over ergonomische principes, ergotherapie en sport en spel. Deze studie liet zien dat alleen de patiënten die exposure in vivo-behandeling kregen een aanzienlijke reductie in vrees, vermijding en beperkingen rapporteerden. Deze resultaten werden bevestigd in een vervolgstudie waarin alléén exposure in vivo werd aangeboden zonder het revalidatieprogramma (Vlaeyen, De Jong, Onghena, Kerckhoffs-Hanssen & Kole-Snijders, 2002). Bovendien tonen recente gegevens van een nieuwe serie behandelingen aan dat na de exposure in vivo-behandeling het activiteitenniveau in het dagelijks leven, zoals gemeten met ambulante accelerometers, verhoogd is (Vlaeyen, De Jong, Geilen, Heuts & Van Breukelen, 2002). Daarnaast blijkt bij ongeveer de helft van de patiënten ook de pijnervaring af te nemen door de exposure in vivo-behandeling. Of deze afname van pijn gemedieerd wordt door een afname in somatosensorische hypervigilantie, zoals op grond van onze hypothese voorspeld kan worden, moet in de toekomst worden onderzocht. Tevens moet nagegaan worden of de positieve resultaten die momenteel geboekt zijn met de exposure in vivo-benadering beklijven in een grootschaliger opgezet onderzoek. Daartoe is momenteel een gerandomiseerde en gecontroleerde studie in voorbereiding die de effectiviteit van deze behandeling verder zal moeten onderbouwen. De exposure in vivo-behandeling lijkt niet alleen een effectieve therapie te zijn voor chronische pijnpatiënten, maar biedt ook goede aanknopingspunten voor de preventie van chroniciteit. Een vrees reducerende aanpak in de vroege fase van een rugpijnepisode zou wellicht de ontwikkeling van acute naar chronische rugpijn kunnen helpen voorkomen. Op dit moment wordt de effectiviteit in de huisartspraktijk getoetst van een voor dit doel aangepaste exposure in vivo-behandeling voor patiënten met acute lage-rugpijn en een hoge mate voor vrees voor beweging/letsel.
Lage-rugpijn is een veel voorkomende klacht. Bij het merendeel van de mensen die op enig moment rugpijn ervaren, verdwijnen de klachten binnen enkele weken. Bij sommige mensen blijven de klachten echter langdurig aanwezig, resulterend in een toestand van chronische lage-rugpijn. Ondanks de toegenomen kennis over pijn de laatste decennia blijft het onduidelijk waarom sommige mensen wel chronische klachten ontwikkelen en andere niet. Biomedische oorzaken bieden geen afdoende verklaring en de meeste huidige modellen van chronische pijn benadrukken dat rekening moet worden gehouden met de interactie tussen biologische, psychologische en sociale factoren. Een recent model van chronische pijn is het zogenaamde vreesvermijdingsmodel, dat catastrofale misinterpretaties en de daarmee samenhangende vrees voor pijn en vrees voor (hernieuwd) letsel als belangrijke determinant voor chronificatie aanwijst. Door catastrofale misinterpretaties van pijn en lichaamssignalen kunnen patiënten de angst ontwikkelen dat lichamelijke activiteiten hun toestand zullen verergeren. Vervolgens wordt lichamelijke activiteit vermeden. Dit gedrag is echter contraproductief: men komt in een steeds slechtere lichamelijke conditie en, door sociaal isolement, eventueel ook in een slechtere mentale conditie. Onderzoek naar het vreesvermijdingsmodel heeft laten zien dat vrees, vermijding en beperkingen inderdaad samengaan. Daarnaast kan vrees leiden tot verhoogde en selectieve aandacht voor bedreigende lichaamssignalen, waardoor men ook meer gespitst is op pijn en meer pijn rapporteert. In dit artikel hebben we laten zien hoe in het door NWO/ZonMW gesubsidieerde onderzoeksprogramma Fear-avoidance beliefs, disuse and disability in non-specific low back pain onderzoek wordt verricht om voorspellingen voortkomend uit een cognitief-gedragsmatige conceptualisering van pijn te toetsen. We hebben gepoogd een overzicht te geven van de studies die laten zien dat aan pijn gerelateerde vrees bij chronische rugpijnpatiënten gepaard gaat met catastroferende cognities, met vermijding van fysieke activiteit, met verhoogde aandacht voor lichaamssignalen (hypervigilantie) en dientengevolge met meer pijn. We hebben laten zien dat ondersteuning is gevonden voor het cognitief-gedragsmatige model, zowel op basis van laboratoriumstudies als op basis van effectstudies van de exposure in vivo-behandeling bij patiënten die verhoogde aan pijn gerelateerde vrees rapporteren.